Зачем нужна флешка для эко
Обновлено: 18.05.2024
Экстракорпоральное оплодотворение сегодня является популярной вспомогательной репродуктивной технологией. Его очень часто используют для преодоления бесплодия. Но что нужно знать и делать перед ЭКО? Об этом многие остаются неосведомленными. На самом деле для повышения шансов на зачатие и успешное дальнейшее вынашивание ребенка необходимо придерживаться целого ряда правил. Давайте разберемся, каких именно. Рассмотрим все особенности подготовки к экстракорпоральному оплодотворению.
Эффективность процедуры
Первое, что нужно знать перед ЭКО, это показатели эффективности метода. Не следует рассчитывать на то, что процедура позволит зачать ребенка с первой попытки. Даже сегодня, во время активного развития репродуктивных технологий, такой гарантии никто не даст. Важно понимать, что технология является сложной и желаемый результат позволяет получить не всегда.
Тем не менее эффективность ЭКО является достаточно высокой. С первой попытки беременность наступает у 35–40% женщин. Эффективность каждого следующего протокола возрастает в связи с более тщательным обследованием и подготовкой женщины и мужчины. Наиболее высокими шансы на зачатие являются у пар с трубным фактором бесплодия.
Как подготовиться?
Что нужно сделать перед ЭКО женщине?
Подготовку к экстракорпоральному оплодотворению всегда начинают заранее, за несколько месяцев (3–4) до цикла, в котором планируется проведение процедуры. В этот период очень важно обратиться к репродуктологу за консультацией. Он проведет качественную оценку всех результатов диагностики и при необходимости назначит дополнительные обследования. Также он подробно расскажет о том, как выполняется процедура и какие особенности имеет.
Обязательно подписывается и согласие пациентов на ЭКО. После этого экстракорпоральное оплодотворение вступает в основную фазу. Начинается непосредственная подготовка к нему.
Для повышения шансов на зачатие следует соблюдать целый ряд рекомендаций.
- Позаботиться о правильном питании. Желательно исключить из рациона приготовленные на масле и острые блюда, бутерброды, бургеры и др. Также нужно отказаться от спиртных напитков. Предпочтение следует отдавать пище на основе жирного мяса, птицы, рыбы и морепродуктов. Важно употреблять достаточное количество овощей, богатых витаминами и ценными микроэлементами. Блюда лучше готовить на пару или запекать. Это позволит нормализовать массу тела. При недостатке веса врач даст определенные рекомендации. При необходимости пациента или пару направят к диетологу
- Отказаться от курения и употребления наркотических (в том числе психоактивных) веществ
- Исключить прием некоторых лекарственных препаратов. О них вам расскажет врач
- Ограничить сексуальную активность на время стимуляции яичников. Половые контакты полностью исключаются за 3–4 дня до пункции
- Ограничить тяжелую физическую активность. Полностью запрещается поднимать тяжести и испытывать внушительные нагрузки. Если женщина занимается профессиональным спортом, нужно отказаться от тренировок. Разрешаются умеренные физические нагрузки: ходьба, легкие пробежки, плавание, йога
- Избегать перегрева. Запрещается посещение сауны и бани. Не рекомендуется и прием горячей ванны, особенно длительный. Это особенно актуально для мужчин. На некоторое время им желательно отказаться даже от использования подогрева сидений в авто
- Исключить контакты с окружающими с признаками ОРВИ и посещение мест массового скопления людей
Какую диагностику пройти?
Что нужно обследовать перед ЭКО?
Оба партнера проходят комплексную диагностику.
У женщин она включает:
- Анализы крови и мочи с исследованием большого количества различных показателей и выявлением инфекций
- Гинекологический осмотр с мазками
- УЗИ органов малого таза
- Гистероскопию
- Кольпоскопию
- ЭКГ
Также при необходимости проводятся рентгенография, компьютерная и томография внутренних органов и тканей.
Мужчины проходят обследование, включающее:
- анализы крови (в том числе на выявление инфекционных процессов)
- общий анализ мочи
- мазок из уретры
- спермограмму
При необходимости могут проводиться и другие процедуры.
Важно! Если у из партнеров выявляются определенные заболевания, обязательно проводится их лечение. При этом процедура оплодотворения откладывается до выздоровления.
Какой протокол выбрать паре? Какие критерии выбора существуют?
Под протоколами экстракорпорального оплодотворения понимают комплексы мероприятий, которые направлены на обеспечение скорейшего успешного зачатия. Основное отличие между ними заключается в продолжительности и характере цикла, в рамках которого происходит развитие ооцита.
Выделяют следующие типы протоколов:
- В естественном цикле. Подразумевается, что в течение месяца образуется 1–2 половые клетки. Данный протокол актуален, если пациентка страдает так называемыми гормонозависимыми заболеваниями или имеет чувствительность (повышенную) к назначаемым ей средствам на основе гормонов
- Стандартный. При использовании этого протокола яичники дополнительно стимулируются. Обычно процесс длится месяц и позволяет получить за 1 цикл не 1, а несколько яйцеклеток (до 6–8)
- Короткий. Такой протокол подразумевает сокращенную продолжительность приема гормональных препаратов. Обычно выбирают его при повышенной чувствительности к используемым средствам
- Длинный. Этот протокол длится больше месяца (до 5–6 недель). Пациентку в рамках него подвергают воздействию гормонов в несколько этапов. Во время длинного протокола можно получить до 20 половых клеток. Актуальным такое ЭКО является при аномалиях развития матки, ее приобретенных патологиях, эндометриозе, а также при избыточной массе тела и др.
Подходящий протокол подбирается врачом, но только после уведомления пациентки обо всех особенностях программы. Также учитываются состояние и индивидуальные особенности женщины.
Сколько раз можно делать ЭКО?
Никаких ограничений на количество попыток в настоящий момент не выявлено. Благодаря этому делать ЭКО можно необходимое количество раз. для успешного зачатия достаточно всего одной процедуры. Другой паре может потребоваться 3–4 попытки. Невозможно определить это заранее. Но отчаиваться после неудачной попытки не следует. Врачи подберут оптимальную методику для каждой пары.
Несмотря на отсутствие жестких ограничений по количеству попыток, выделяют некоторые медицинские рекомендации.
- Если оплодотворение не происходит после нескольких попыток, могут изменить стратегию лечения. При этом используются другие вспомогательные репродуктивные технологии. В некоторых случаях пациентам рекомендуют прибегнуть к донорскому биологическому материалу
- Между отдельными протоколами оплодотворения делают перерыв в 3–4 и более месяцев. Это позволяет обеспечить восстановление естественного гормонального фона пациентки. Важно! Опасно проводить большое количество попыток подряд. Это может способствовать развитию гиперстимуляции яичников. Данная патология является опасной не только для здоровья, но и для жизни пациентки
- Прерывается лечение и в том случае, если партнеры (или один) заболевают. Перерыв обеспечивает сокращение рисков осложнений для здоровья женщины. Кроме того, он снижает и вероятность врожденных патологий плода
Важно! Некоторым парам отказывают в проведении ЭКО. С чем это может быть связано? Отказ пара может получить, если во время использования вспомогательных репродуктивных технологий существует вероятность нанесения серьезного вреда здоровья. Именно поэтому первое, что нужно сделать перед ЭКО женщине и мужчине, это пройти обследование.
Альтернативные методы
ЭКО является сложной и дорогостоящей процедурой. Она рассматривается исключительно как альтернативное, но не основное средство при преодолении бесплодия. Поэтому сначала врачом всегда рассматриваются другие варианты терапии.
Они могут быть:
- Консервативными. В этом случае лечение проводится преимущественно с использованием различных лекарственных препаратов. Назначаются они как женщинам, так и мужчинам. Комплекс средств подбирается исключительно врачом или целой группой специалистов
- Хирургическими. Оперативные вмешательства проводятся, если бесплодие спровоцировано анатомическими нарушениями репродуктивной системы или образованиями в половых органах. К хирургическим методам прибегают и тогда, когда консервативные не дают желаемого результата
Также вместо ЭКО может проводиться искусственная инсеминация. Она заключается в принудительном введении в матку женщины партнерской или донорской спермы. Для процедуры используется специальный катетер. Методика особенно актуальна при нарушениях в женских половых путях или эректильной дисфункции у мужчины.
Важно! Следует всегда понимать, что ЭКО – крайняя мера. Ее использование рационально при наличии определенных причин бесплодия, которые невозможно преодолеть консервативно или хирургически. При этом пациенты обязательно консультируются репродуктологом на предмет:
- вероятности зачатия
- ограничений на время подготовки к процедуре
- особенностей экстракорпорального оплодотворения
- побочных эффектов, которые могут возникнуть
Преимущества обращения в МЕДСИ
- Точная диагностика – залог успешного протокола ЭКО. Она обеспечивается комплексно и позволяет выявить все особенности организмов женщины и мужчины. Благодаря этому существенно повышаются шансы на зачатие
- Современные методы лечения бесплодия. Нашим пациентам предлагаются исключительно те, которые соответствуют их индивидуальным особенностям, текущему состоянию и иным факторам
- Собственные криобанк и лаборатория. В них установлены ламинарные боксы 2 класса защиты с высоким уровнем стерильности, четырехступенчатая система очистки воздуха для минимизации количества летучих соединений, постоянный автоматизированный мониторинг условий в инкубаторах и хранилищах биологического материала
- Опытные врачи. Наши специалисты в совершенстве владеют не только технологией ЭКО, но и всеми остальными ВРТ. Это позволяет им успешно решать поставленные задачи и помогать множеству пар становиться счастливыми родителями. Наши врачи расскажут, что нужно делать перед ЭКО, ответят на другие вопросы
Чтобы уточнить условия предоставления услуг или записаться на прием, достаточно позвонить . Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Бесплодие – это неспособность супружеской пары зачать ребенка вследствие стандартного полового акта по медицинским или другим показаниям в течение года.
Проблема усугубляется с каждым годом, и причин этому множество. Рассмотрим их подробнее.
По данным статистики, процент бесплодия в России достигает 15%.
Цены на услугу
Постановлением Правительства РФ от 19.03.2001 № 201 (ред. от 26.06.2007). После получения налогового вычета (по ЭКО) со всех понесенных на процедуру ЭКО расходов вернут 13% — при выполнении обязательных условий.




Причины бесплодия
Диагноз «бесплодие» может быть поставлен из-за проблем со здоровьем, как с женской, так и с мужской стороны. В первом случае речь идет о следующих нарушениях:
- отсутствие овуляции, связанное с заболеваниями половых органов (наличие кист, полипов, истощение яичников);
- патологии иммунологического характера;
- эндокринные болезни, которые приводят к нарушению овуляции;
- проблема непроходимости маточных труб или их удаление;
- заболевания матки или шейки матки (миома, цервицит, сужение канала, пороки в развитии, полное отсутствие матки);
- другие виды бесплодия невыясненного патогенеза.
Если говорить о мужском бесплодии, оно может быть связано с такими факторами:
- аномальные процессы в яичках (недоразвитие органа, гипогонадизм, крипторхизм, их отсутствие с рождения);
- травмы механического и другого характера;
- наличие варикоцеле (расширение вен, которое происходит в яичках, а также в семенном канатике).
Общие причины
К общим причинам бесплодия (они могут проявляться как у женщин, так и мужчин) можно отнести: психические расстройства, злоупотребление алкоголем или наркотиками (интоксикация организма), признаки воспаление или инфекции, полученной половым путем, генетические и хромосомные аномалии. Также бесплодие может появиться из-за раннего начала сексуальной жизни, позднего планирования беременности (старше 35-40 лет), факторов внешней среды (радиация, излучение, переохлаждение), бесконтрольного приема лекарственных средств и прочее.
Внимание! Чтобы решить проблему, пары прибегают к процедуре ЭКО – о том, как она проходит поэтапно, мы расскажем в данной статье.
ЭКО: что это такое и зачем нужно
ЭКО – это процедура, во время которой оплодотворение происходит вне женского организма. Включает в себя три этапа: культивирование эмбриона в лабораторных условиях с помощью яйцеклетки и сперматозоида, его помещение в инкубатор на 5-7 дней, а затем – в полость матки будущей матери.
Подготовка к ЭКО
Подготовка к ЭКО начинается с диагностики, которая необходима для того, чтобы:
- Определить показания и противопоказания к процедуре.
- Выбрать подходящую схему для дальнейшей.
- Выяснить, стоит ли использовать ПГД, ИКСИ или ПИКСИ.
Вопросом ЭКО занимается репродуктолог. Специалист рекомендует начать подготавливать организм к процедуре заранее: вести ЗОЖ, отказаться от вредных привычек, полноценно отдыхать, распределить нагрузку и прочее. Не менее важно психическо-эмоциональная подготовка.
За месяц до процедуры необходимо исключить посещение сауны, бани, горячие ванны. Женщине следует соблюдать диету с содержанием белка, витаминов и полезных элементов, пить достаточное количество воды, исключить кофеин.
Внимание! Список обследования, который супружеская пара должна пройти перед процедурой, одобрен на законодательном уровне Минздравом России.
Диагностика для женщин и мужчин
На первом этапе у женщины берется общий и развернутый анализ крови, мочи, мазок на флору. За ним следует анализ группы крови и резус-фактора, а также биохимический анализ – исследуются такие показатели, как белок, глюкоза, холестерин, креатинин, билирубин. Далее специалист назначает коагулограмму, электрокардиограмму, флюорографию легких, УЗИ молочных желез (на 7-11 день менструального цикла). Берется ПЦР, кровь на ВИЧ, гепатит В и С, RW.
Исследованию подлежат гормоны ФСГ и АМГ. Делается анализ антител классов M и G к вирусу краснухи. Необходимо представить заключение терапевта и генетика. Мужчина должен сдать кровь на RW, ВИЧ, сифилис, гепатит В и С. Проводится анализ результатов спермограммы и ПЦР-теста на возбудители ИППП. При показаниях специалист назначает дополнительную диагностику: оценку кариотипа, анализ генетических мутаций, гистеросальпингографию маточных труб.
Противопоказания к процедуре
На следующем этапе необходимо исключить противопоказания, среди которых:
- заболевания, при которых женщине противопоказано вынашивание ребенка в естественных условиях, в том числе патологии матки;
- злокачественные опухоли (за исключение случаев ремиссии);
- отсутствие яйцеклеток, а также яичников.
Внимание! В этих случаях стоит рассмотреть условия донорской программы (в естественном цикле) или суррогатное материнство.
Стимуляция яичников
Пункция фолликулов
Существует несколько правил пункции фолликулов:
Пункция фолликулов выполняется на гинекологическом кресле. Состояние женщины контролируется с помощью УЗИ. Врач делает забор фолликулярной жидкости с яйцеклетками, которую в дальнейшем передает эмбриологу. Эмбриолог изучает материал под микроскопом и те яйцеклетки, которые подходят для оплодотворения, он помещает в чащу с питательной средой (каждая яйцеклетка находится в отдельном отсеке). Материал, который не был использован в протоколе, подлежит заморозке.
Подготовка спермы и оплодотворение
Мужчина сдает сперму в день оплодотворения или заранее (в этом случае образец также подлежит заморозке). Перед сдачей спермы необходимо отказаться от половой жизни в течение 3-5 дней. Качество сперматозоидов ухудшает никотин, алкоголь, стресс и переутомление. Количество попыток ЭКО определяет врач индивидуально. При повторной процедуре (проводится через полгода) используют уже полученные эмбрионы.
Для ЭКО отбираются те сперматозоиды, которые совершали поступательные движения. Оплодотворение происходит в инкубаторе, который поддерживает все условия: имеет питательный раствор, высокий уровень влажности, температуру до 37°С.
Перенос эмбриона в матку
Риск внематочной беременности при ЭКО сведен к минимуму. Однако при ухудшении самочувствия женщине нужно немедленно обратиться к врачу. Это касается болей внизу живота, повышения температуры, ухудшения общего самочувствия. Наличие выделений разного характера на следующей день (кровяные, розовые, водянистые) говорит о том, что процедура была проведена успешно.
Диагностика и контроль беременности
Рекомендации после переноса эмбриона:
Делаем выводы
Эффективность ЭКО достигает 30-35% у женщин до 35 лет. В старшем возрасте этот показатель снижается до 25-30%. В России базовая программа ЭКО на бесплатных условиях возможна за счет погашения полиса медицинского страхования (ОМС).
Право воспользоваться ОМС имеют женщины, которым поставили диагноз «бесплодие». Донорские программы, а также программы по суррогатному материнству оплачиваются пациентом отдельно, а не за счет бюджета страховой компании.
Метод ЭКО является полностью безопасным. Современные технологии позволяют провести процедуру быстро и с минимальным ущербом для здоровья женщины: исследовать генный материал, исключить риск врожденных аномалий и прочее. Но результат процедуры зависит от многих факторов, включая физиологические особенности организма, поэтому для успешного протекания и окончания беременности необходимо правильно выбрать клинику для ЭКО.
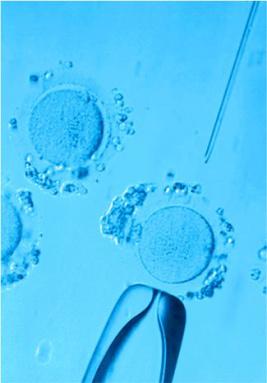
Многие считают, что положительный исход ЭКО полностью зависит от репродуктолога. Но успех программы ЭКО+ИКСИ заключается в слаженной работе всех специалистов клиники, а также и от самих пациентов. Врач консультирует пациента, назначает анализы и готовит к программе. После осуществляется пункция яйцеклеток и подсаживается эмбрион. Врач контактирует с пациентом все время: при обследовании, во время участия в протоколе ЭКО, в период после процедур. Потому вполне логично, что при выборе клиники пациенты обращают внимание на репродуктолога, отношения, которые устанавливаются между ними и врачом. Но только ли от этого зависит итог участия в программе?
После пункции полученные ооциты передаются в лабораторию. И с данного момента будущее ребенка переходит в руки состава врачей-эмбриологов. Какой расходный материал, какие среды используются в лаборатории, насколько они стабильны, соблюдается ли температурный режим это все очень важно и для правильного оплодотворения, и для последующего культивирование эмбрионов. Клиника OXY-center при прохождении программ ЭКО+ИКСИ предоставляет только высококачественные расходные материалы, используются сертифицированные среды для культивирования. Здесь важна каждая деталь, и мы обращаем пристальное внимание на все мелочи процесса.
Рассмотрим кратко описание функционирования эмбриологической лаборатории, а также те работы, которые выполняет врач-эмбриолог.
Важность температурных режимов (термостабилизация) для всех эмбриологических процедур
Организм способен поддерживать постоянную температуру, причем этот процесс происходит с высокой точностью. При естественном зачатии яйцеклетка движется к матке при 37 градусах по Цельсию. Очень важно и при оплодотворении «в пробирке» (и других способах ВРТ) обеспечивать клеткам нужный температурный режим. Поэтому одна из целей эмбриолога приблизить условия проведения процедур в рамках протокола ЭКО к естественным и обеспечить ооцитам нужную температуру. Это же относится и к условиям созревания эмбрионов. Для этого в клинике «Oxy center» практикуют обеспечение термостабилизации.
Термостабилизация подразумевает прогрев всех инструментов, используемых при работе с эмбрионами и ооцитами: иглы для пункции, катетеры, пробирки для фолликулярной жидкости. Поддержание нужной температуры возможно благодаря специальным термостоликам, которыми оборудована эмбриологическая лаборатория.
Контроль уровня углекислого газа и температуры в инкубаторе
При манипуляциях, направленных на оплодотворение яйцеклетки, а также культивирование эмбриона, важно сохранять не только определенную температуру, но и уровень кислорода, влажности, углекислого газа. Используемые нашей клиникой инкубаторы имеют интегрированные термометры и сенсоры, которые регулируют и измеряют данные показатели. Однако для дополнительного контроля их необходимо снимать и вручную. Измерения проводятся нашими эмбриологами с помощью независимых приборов. Полученные показания сравнивают с теми, что высвечиваются на дисплее инкубатора.
Как проходит процедура
В день пункции эмбриолог в лабораторных условиях изучает сперму. Прежде, чем добавить сперму в среду с ооцитами, ее обрабатывают средствами для удаления семенной плазмы, очищают, центрифугируют, затем микроскопируют, определяют качество спермы и отправляют в инкубатор. Это проводится для получения полноценных и подвижных сперматозоидов. Полученные яйцеклетки врач-эмбриолог совместно с врачом-репродуктологом просматривает под микроскопом и отбирает лучшие, способные к оплодотворению, которые затем переносят в инкубатор с пониженным содержанием кислорода и соблюдением оптимальных условий для культивирования. Они воссоздают натуральную среду в организме будущей матери. Эмбрионы восприимичивы к загрязнению на молекулярном уровне, поэтому в лаборатории строго контролируется чистота и качество воздуха. Для этого применяется уникальная система фильтрации из нескольких стадий. За ее счет достигается стерильная для эмбрионов атмосфера.
Оплодотворение клеток производят по истечению нескольких часов после проведения пункции. Начальные стадии ИКСИ проводятся, как и стандартный цикл ЭКО. При ИКСИ врач-эмбриолог находит сперматозоиды (выбираются подвижные сперматозоиды с лучшей морфологией), обездвиживает их, «всасывает» и вводит в саму яйцеклетку с помощью микроиглы. Ооцит при этом закрепляется в определенном положении посредством микропипетки (холдинга) с противоположной стороны. Эта процедура требует аккуратности и внимательности, а для ее проведения необходим специальный микроманипулятор.
Этот алгоритм действий повторяется отдельно для каждого полученного ооцита. Яйцеклеточная мембрана обладает эластичностью, и минимальное отверстие от микроиглы быстро затягивается благодаря этому свойству мембраны. Далее эмбрионы в индивидуальных каплях специальной среды растут в инкубаторе. Проводится обязательный ежедневный мониторинг их развития. Есть еще три важных вопроса, решаемые репродуктолого и эмбриологом сообща: когда, сколько и какие эмбрионы подсаживать.
Когда и сколько переносить эмбрионов в маточную полость?
В нашей клинике этот вопрос решается индивидуально для каждой супружеской пары. На основании оценки качества эмбрионов, они могут быть перенесены на 3 или 5 сутки после пункции. Так же возможен двойной перенос (на 3 и 5 сутки). Перед началом переноса репродуктолог обсуждает с супругами эмбриологическую ситуацию: сколько имеется эмбрионов, какого они качества, сколько будет перенесено, сколько может быть подвергнуто криоконсервации витрификационным методом, то есть заморозкой, минуя стадию льда. Пациенткам OXY-center мы переносим в маточную полость не более 2-х эмбрионов, по международным стандартам, для понижения риска возникновения многоплодной беременности.
Какие эмбрионы отбираются для переноса?
К 5 дню внутри эмбриона формируется полость, заполненная жидкостью, увеличивающаяся в размерах, а затем образуется бластоциста. При этом в самой бластоцисте, клетки подразделяются на два типа: те, из которых далее формируется плод (эмбриобласт), и те, из которых формируется плацента (трофобласт). Трофобласты отвечают за имплантацию эмбриона, то есть его крепление в эндометрий. Плацента даст начало внезародышевым оболочкам плода.
В чем заключается процедура переноса?
Большая часть женщин переживает эмбриональный перенос безболезненно: он осуществляется быстро и пациентка может не заметить окончания процедуры. Иногда, эмоционально лабильным женщинам может потребоваться поддержка психолога. При переносе в качестве инструмента применяется гибкий мягкий катетер, заполняемый питательной средой с содержанием одного или нескольких эмбрионов. Перенос происходит под контролем УЗИ, чтобы отслеживать движение среды с эмбрионами в маточной полости. Мы приглашаем приходить на перенос супруга, для психологической поддержки пациентки.
Шанс забеременеть после ИКСИ выше, чем при стандартном ЭКО, до 30%, поэтому мы используем в нашей клинике ЭКО+ИКСИ. После микроинъекции число оплодотворённых ооцитов 60%, а вероятность формирования эмбриона 95%. При необходимости, в ходе подготовки к ВРТ, врач-генетик обследует и консультирует супружескую пару. При знаичтельной вероятности проявления у будущего ребенка различных генетических патологий врач проводит кариотипирование обоих представителей пары, преимплантационная генетическая диагностика (ПГД) эмбрионов. ПГД позволяет отобрать здоровые эмбрионы, которые затем перенесут в маточную полость, а также отсеять эмбрионы с риском отклонений. Данная процедура повышает возможность появления на свет генетически здорового ребенка, а также общую вероятность возникновения беременности при ЭКО+ИКСИ. Задача специалистов «Oxy center» заключается не только в преодолении бесплодия и сохранении ожидаемой беременности, но и при минимальном воздействии на организм матери помочь ей выносить и родить здорового и крепкого малыша.

Первый ребенок, зачатый с помощью технологии экстракорпорального оплодотворения, появился в Великобритании в 1978 году. Это Луиза Браун, которая взрослой стала мамой двоих детей, зачатых естественным путем.
Сейчас количество детей, зачатых с помощью ЭКО, исчисляется миллионами – это давно не редкая и уникальная процедура, а вполне рутинная, которую проводят в различных больницах и клиниках.
В чем суть ЭКО
Экстракорпоральное оплодотворение иначе называют зачатием в пробирке. Это оплодотворение яйцеклетки сперматозоидами вне тела – в лабораторных условиях. Оплодотворенную яйцеклетку в течение нескольких дней культивируют в питательной среде и специально подобранных условиях, после чего получившийся эмбрион подсаживают в матку.
Еще несколько лет назад для того, чтобы повысить шансы забеременеть женщинам подсаживали несколько оплодотворенных эмбрионов – так увеличивались шансы забеременеть в принципе, вероятность многоплодной беременности, более тяжелой для вынашивания, тоже возрастала. В последние годы от этой тактики отказались – в большинстве случаев пересаживают только один эмбрион, а другие замораживают – криоконсервируют. Замороженные эмбрионы могут храниться в течение долгого времени, а при необходимости – например, в том случае, если попытка ЭКО не удалась, или женщина планирует новую беременность после удачной, – они могут быть разморожены и перенесены.
«Если 5 лет назад переносить 2 эмбриона было в порядке вещей, то сейчас это не рекомендовано из-за риска развития многоплодной беременности. К примеру, раньше не было возможности осуществить криоперенос, эмбрионы не могли замораживать. Время идет, и технологии развиваются. Но многое, к сожалению, еще не до конца изучено», — говорит Юлия, которая перенесла неудачную попытку ЭКО.
Существует несколько модификаций ЭКО. Если паре назначено ЭКО, врач подберет наиболее подходящую процедуру в зависимости от того, какие именно проблемы есть у каждого из партнеров.
- ИКСИ – процедура, в ходе которой сперматозоид искусственным образом вводится внутрь яйцеклетки. Она необходима в том случае, если сперматозоиды партнера плохо передвигаются или совсем неподвижны, а потому неспособны к оплодотворению. Проводить ЭКО и ИКСИ или воздержаться от этой процедуры – решает репродуктолог.
- Усовершенствованная процедура ИКСИ – ПИКСИ, при которой для оплодотворения берутся только зрелые сперматозоиды, качество которых проверяется специальным образом.
- IVM – еще одна модификация ЭКО, при которой извлекаются несозревшие яйцеклетки. Их дозревание происходит уже вне организма. IVM подходит в том случае, когда получить яйцеклетки при стимуляции не удается.
ЭКО: как проводят, этапы процедуры

Процедура ЭКО включает несколько этапов. Перед ЭКО оба партнера сдают анализы, проходят обследования. После того как подходящая вариация ЭКО подобрана – этим занимается врач, – пара вступает в протокол.
Женщина проходит гормональную стимуляцию, в ходе которой у нее созревает не одна, а сразу несколько яйцеклеток за один цикл. Во время овуляции яйцеклетки извлекаются. Они могут быть заморожены, а могут быть оплодотворены. В последнее время в клиниках все чаще отказываются от заморозки яйцеклеток, предпочитая замораживать эмбрионы.
После извлечения яйцеклетки оплодотворяются спермой партнера. ЭКО для одиноких женщин также возможно – при отсутствии партнера можно воспользоваться услугами донора. Искать его самостоятельно не придется (хотя при желании это можно сделать), обычно клиники, занимающиеся репродуктивными технологиями, имеют базу, в которой можно найти подходящего донора спермы. Сперма забирается у мужчин незадолго до процедуры, но в некоторых случаях может потребоваться пункция яичек или даже операция для их забора.После того как произошло оплодотворение, нзависимо от того, применялось ли ИКСИ, яйцеклетку помещают в инкубатор, чтобы она несколько раз поделилась. Образовавшийся эмбрион часто проверяют на отсутствие мутаций и патологий. Этот этап называется предимплантационной диагностикой. При обнаружении нарушений эмбрион пересаживать не будут, а тот, который получит высокую оценку и будет признан качественным, перенесут в матку. После ЭКО иногда может назначаться еще один – поддерживающий — курс гормонов. Но это происходит не всегда, перенос также проводят в естественном цикле и собственных гормонов женщины хватает на то, чтобы эмбрион прикрепился и беременность развивалась.
Читайте также:

