Как выглядит периферический рак легкого на компьютерной томографии
Обновлено: 07.07.2024
Компьютерная томография (КТ) – лучший лучевой способ диагностики рака легкого. Пошаговое сканирование позволяет получить отображение каждого отдельного слоя через заданное количество миллиметров.
Современные мультиспиральные томографы (МСКТ) способны быстро делать высококачественные изображения, делать трехмерную (3D) реконструкцию на основе полученных томограмм. Пространственное отображение позволяет верифицировать каждую отдельную деталь, определить изменения мягких тканей, спланировать ход оперативного лечения.
Компьютерная томография рака легкого – как проходит
Визуализация опухолей легких достигается посредством компьютерного контрастирования, позволяющего отслеживать особенности кровоснабжения аномального узла. Злокачественная новообразование получает питательные вещества за счет собственной системы микроциркуляции, которая отслеживается после заполнения просвета сосуда усиливающим веществом.
КТ-ангиография для верификации легочных опухолей
Онкологи всегда назначают контрастные обследования после нативного сканирования с целью точной верификации онкологии, определения распространения первичного очага, выявления метастазов (мтс).
Метод предполагает введение внутрь вены усиливающего вещества. Последовательное распределение по венозной и артериальной сети с изготовлением томограмм после попадания соединения в нужные органы позволяет выявить интенсивную сеть кровоснабжения патологического образования.
Дозы облучения определенной зоны легочной ткани подбираются в зависимости от морфологических характеристик очага. Низкая доза облучения у мужчин и женщин – 0,4-0,5 мЗв, что позволяет определить даже небольшие узелки.
Дальнейшая тактика диагностики строится на основе особенностей первичного очага, степени риска роста:
Контрастная томография используется с целью определения границы между опухолевым ростом и здоровой паренхимой. Информация необходима онкологам для определения области хирургического удаления.
Избыточное накопление внутри опухоли контрастного препарата (ультравист, омнипак) приводит к достоверному определению границ онкологического разрастания.

КТ легких при бронхоальвеолярном раке
Режимы сканирования лёгких при онкологии
Существует два основных режима компьютерной томографии органов грудной клетки:
- Средостенный – применяется для изучения органов средостения (сердца, аорты, междолевых щелей, межсегментарных перегородок, легочных сосудов, бронхов);
- Пульмональный – позволяет четко визуализировать межсегментарные перегородки, междолевые щели, бронхиальное дерево.
Опухолевое поражение может характеризоваться не только формированием центрального или периферического очага легочной паренхимы. Внутрибронхиальные раки закрывают просвет, нарушают прохождение воздуха по бронхам. Рентгенограммы органов грудной полости показывают при эндобронхиальном росте гиповентиляцию или ателектаз легочного сегмента. Пульмональный режим КТ лёгких позволяет диагностировать бронхиальную обтурацию, определять сопутствующие изменения. Технология применяется для определения периферического рака. Для верификации центрального новообразования используют оба режима – средостенный и пульмональный.
Что показывает КТ при раке легкого
Стандартный протокол компьютерного обследования при раке легкого предполагает выполнение обследования на вдохе. Основный способ сканирования – спиральная компьютерная томография (СКТ) или мультиспиральный аналог (МСКТ).
В зависимости от предполагаемого вида опухоли подбирается шаг среза (коллимации):
- Для установки первичного диагноза – 0,5 мм;
- Если предполагается вовлечение лимфатических узлов средостения – 3-5 мм;
- Верификация периферической опухоли – через 5 мм.
Томографическое обследование пациентов делается амбулаторно. Обследование не требует специальной подготовки. Средняя длительность сканирования лёгких – 25 минут. Удлиняет продолжительность обследования введение контраста.
КТ-признаки мелкоклеточного рака легких
Расшифровка компьютерных томограмм проводится по стандартным алгоритмам. Схема зависит от морфологической разновидности рака:
- Плоскоклеточный – выглядит в виде плотного узла с неровными контурами, нарушением бронхиальной проходимости;
- Аденокарцинома на КТ-снимках верифицируется в верхних долях. Имеет негомогенную структуру, узел неправильной округлой формы;
- Карцинома крупноклеточная – большой очаг периферической локализации с неровными краями. Имеет участки некроза внутри первичного очага.
При описании, как выглядит рак легкого на КТ, квалифицированный рентгенолог не сможет однозначно ответить, так как каждая форма имеет уникальный вид. Полости кавитации внутри первичного узла свидетельствуют о распаде.
Если предполагается мелкоклеточный рак легких, только КТ в динамике позволит достоверно диагностировать патологию. Центральное расположение опухоли, прорастание раком долевых бронхов приводит к обструкции (блокаде проходимости бронхов).
Других более эффективных способов диагностики онкологического поражения легочной паренхимы кроме МРТ и КТ не существует. Обследования не позволяют поставить диагноз, но предоставляют максимальное количество информации, позволяющее с высокой долей вероятности предположить онкологию. Исследования используются для точного проецирования хирургического вмешательства в патологическую область.
Центральный рак легкого на КТ
Онкологическое повреждение главных бронхов приводит к поражению не только легочной паренхимы. Сопутствующее прорастание органов средостения, увеличение лимфатических узлов обуславливает высокую инвазивность новообразования. Злокачественность определяется морфологией нозологической формы:
- Карцинома плоскоклеточная;
- Аденокарцинома;
- Крупноклеточная карцинома;
- Саркома;
- Мелкоклеточный рак (овсяноклеточная опухоль, карцинома).
Признаки аденокарциномы на КТ-снимках – неправильный узел величиной не более трех сантиметров. Инвазивные формы характеризуются переменным внешним видом, мультифокальными субсолидными узелками.
Карцинома плоскоклеточная часто сопровождается затруднением внутрибронхиальной проходимости. Состояние провоцирует пневмонит, легочной коллапс.
Периферическая плоскоклеточная карцинома – это твердый узел без четких границ, неправильной формы с инфильтративным ростом. Некоторые разновидности новообразования сопровождаются наличием центральным рубцом.
Центральный рак легких предоставлен мелкоклеточной формой в 90% случаев. Развивается форма из долевых бронхов. Снимки, томограммы показывают расширение средостения. Нередко нозология сопровождается инфильтрацией, тромбозом, компрессией артерий.
КТ-снимки метастазов легких
Множественные первичные онкологические формы дают мтс в легочную паренхиму:
- Остеосаркомы;
- Хориосаркомы;
- Аденокарциномы молочных желез;
- Меланома злокачественная;
- Карцинома почечно-клеточная;
- Маточная лейомиосаркома;
- Новообразования яичек;
- Карцинома щитовидной железы;
- Саркома Юинга.
Особенности очагов определяются не только типом метастаза. Проявления зависят от характера метастазирования – лимфогенное, гематогенное, интраканакулярное, имплантационное. Пошаговое КТ легких выявляет узлы более 0,5 мм диаметром.
Диагностика саркомы легкого на компьютерных снимках
Опухоли с быстрым ростом поражают большую часть тканей за несколько месяцев. По морфологии саркома легких разделяется на две морфологические формы:
- Первичная – поражает непосредственно легочную паренхиму;
- Вторичная – распространяется из очагов вторичной локализации (кости, половые органы, мышечная система).
Саркомы относятся к злокачественным новообразованиям, могут иметь высокую степень гистологической дифференцировки:
- Лимфоидные (лимфосаркома);
- Сосудистые (ангиосаркома);
- Соединительнотканные перибронхиальные (фибросаркома);
- Нервные (нейросаркома);
- Жировые (липосаркома);
- Хрящевые (хондросаркома);
- Капиллярные (гемангиоперицитома);
- Мышечные (лейомиосаркома);
- Полиморфно-клеточные;
- Круглоклеточные.
Развитие саркомы характеризуется стадиями. Мультиспиральная компьютерная томография показывает самые мелкие узлы. КТ диагностика рака легких позволяет выявить узлы диаметром от 0,5 мм.
Исследование высоко информативно при подозрении онкологии. Несмотря на лучевое облучение тканей, при диагностике опухоли лёгких компьютерная томография позволяет выявить очаг небольших размеров. Последующее радикальное иссечение помогает спасти жизнь человеку.
Звоните нам по телефону 8 (812) 241-10-46 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
19 октября 2020
Злокачественные новообразования бронхолегочной системы — одни из самых распространенных онкологических заболеваний как в России, так и в мире. Сегодня благодаря современным методам лечения у пациентов, в том числе с запущенной стадией заболевания, появился шанс на выздоровление.Из всех заболеваний бронхолегочного древа самым редким можно считать рак трахеи, на который приходится 0,1-0,2% всех онкологических недугов.
Рак легкого — это не только медицинская, но и социальная проблема. В нашей стране ежегодно этим видом рака заболевают около 60 тыс. человек. В структуре смертности от онкологических заболеваний этот недуг занимает первое место. В 2018 г. на рак лёгкого пришлось 15% всех случаев смерти от онкологических заболеваний.
Почему возникает рак легкого?
Причина многих онкологических заболеваний — мутации в ДНК. Где, когда и почему возникает поломка, ведущая к возникновению раковой опухоли, зависит от ряда причин.
Что должно насторожить?
Коварство рака легкого и трахеи состоит в том, что ранние формы этих заболеваний не имеют клинических проявлений. Нередко пациенты длительно лечатся от других болезней у врачей других специальностей.
Ранние признаки рака легкого
Первые симптомы рака легкого часто не связаны с дыхательной системой. К ним относятся:
- Cубфебрильная температура
- Cлабость и усталость сразу после пробуждения
- Кожный зуд с развитием дерматита и появлением наростов на коже
- Слабость мышц и повышенная отечность
- Нарушение работы центральной нервной системы: головокружение (вплоть до обморока), нарушение координации движений или потеря чувствительности
- Специфические симптомы (кашель с «ржавой» мокротой, одышка, кровохарканье, боль) чаще возникают при распространенной форме заболевания
Стадии рака легкого
I стадия — опухоль меньше 3 см, метастазы отсутствуют, симптомов нет.
II стадия — опухоль до 6 см, находится в границах сегмента легкого или бронха.
Единичные метастазы в отдельных лимфоузлах (ограничены грудной клеткой на стороне поражения). Симптомы более выражены, появляется кровохарканье, боль, слабость, потеря аппетита.опухоль меньше 3 см, метастазы отсутствуют, симптомов нет.
III стадия — опухоль превышает 6 см, проникает в другие части легкого или соседние бронхи. Средостенные лимфатические узлы могут быть поражены метастазами.
IV стадия — опухоль дает метастазы в другие органы.
«Часто центральные формы рака легкого долгое время принимают за пневмонию или обострение хронического бронхита, которые лечат антибиотиками, что приводит к увеличению опухоли и отодвигает сроки специализированного лечения», — предостерегает заведующий хирургическим торакальным отделением НМИЦ онкологии им. Н.Н. Петрова, член-корреспондент РАН Евгений Левченко. «Больные раком трахеи обычно жалуются на кашель, усиливающийся при перемене положения тела, и смещение трахеи при ее ощупывании, — поясняет профессор Андрей Рябов, заместитель генерального директора по хирургии ФГБУ НМИЦ радиологии Минздрава России. — Еще один характерный симптом — затруднение дыхания. Но этот симптом появляется, когда просвет трахеи сужается на 2/3 и более»Как лечат рак легкого?
Выбор метода лечения во многом зависит от распространенности онкологического процесса.
«При локализованных процессах наиболее эффективен хирургический метод (анатомическая резекция легкого), — поясняет профессор Андрей Рябов. — При небольших опухолях выполняется небольшая резекция, после которой пациент быстрее восстанавливается. Сегодня для лечения ранних форм рака легкого в основном применяются малоинвазивные технологии (торакоскопическая и роботизированная хирургия), которые обеспечивают хороший результат лечения и ускоряют темпы реабилитации.Пациентам с ранними формами рака легкого, которым противопоказано хирургическое лечение, назначается лучевая терапия (стереотаксическая радиохирургия).
В НМИЦ онкологии им. Н.Н. Петрова успешно проводится уникальная операция: бронхопластическая лобэктомия — удаление части легкого (вместо традиционной операции — полного удаления органа).
Такое вмешательство позволяет сохранить качество жизни пациента. На сегодняшний день заведующим хирургическим торакальным отделением НМИЦ онкологии им. Н.Н. Петрова Евгением Левченко проведено более 300 бронхопластических лобэктомий. Это самый большой опыт «в одних руках» во всем мире.
Если опухоль большая или обнаружены метастазы, назначается лекарственная терапия.
«XXI век принес нам новые знания о биологии опухоли, — рассказывает Константин Лактионов, профессор, заведующий химиотерапевтическим отделением НМИЦ онкологии им. Н.Н.Блохина. — Сегодня мы понимаем, что каждое злокачественное новообразование уникально, имеет характерные генетические изменения, а потому требует индивидуального лечения.Точечно воздействовать на клетки, которые несут генетические нарушения, не затрагивая другие, позволяет таргетная терапия, благодаря которой достигается высокая эффективность и низкая токсичность (а значит, хорошая переносимость) лечения. Если в эпоху химиотерапии 50% пациентов с распространенным раком легкого умирали в течение года после постановки диагноза, сегодня благодаря современному лечению эти больные стали жить в 3-4 раза дольше.
Еще одна прорывная технология в лечении рака легкого — иммунотерапия, которая блокирует механизм уклонения опухоли от надзора собственной иммунной системы и активизирует противоопухолевый иммунитет. Благодаря этому иммунитет распознает и самостоятельно уничтожает опухоль. Применение иммунной терапии позволяет надеяться на выздоровление даже пациентам с запущенной стадией рака легкого.
Как получить лечение?
Если вы заметили у себя настораживающие симптомы, обратитесь к участковому терапевту или врачу общей практики.
После осмотра и опроса в случае необходимости врач выдаст вам направление в онкологический диспансер, ЦАОП.
После осмотра онколог онкодиспансера или ЦАОП, если возникло подозрение на злокачественное новообразование, должен организовать ваше полное дообследование и взятие биопсии опухоли.
Если диагноз «рак» подтвердился, следует немедленно приступить к лечению: оно может быть амбулаторным или стационарным и включать в себя хирургическое вмешательство, медикаментозную и лучевую терапию.
Лечение может проходить по месту жительства или — в случае невозможности лечения по месту жительства — в федеральном центре (если потребуется лечение там, вам выдадут направление).
Помните: лечение (в том числе современные дорогостоящие препараты для иммунотерапии и таргетной терапии) предоставляется по ОМС бесплатно. Никаких доплат требовать не могут, если это происходит, обращайтесь к страховому представителю в компанию, выдавшую полис ОМС.
Сроки оказания онкологической помощи определены Приказом Минздрава № 915н «Об утверждении Порядка оказания медицинской помощи населению по профилю „онкология"», они должны строго соблюдаться:
При необходимости проведения операции предшествующая хирургическому вмешательству предоперационная химиотерапия или предоперационная лучевая терапия проводятся в сроки, установленные клиническими рекомендациями Минздрава России для каждого вида опухоли. После них выполняется операция.
Вопрос обеспечения лекарственными препаратами находится под пристальнейшим контролем Минздрава России.
Можно ли вылечиться от рака легкого?
Да, и таких случаев в копилке врачей немало. В НМИЦ онкологии им. Н.Н. Петрова часто вспоминают шахтера, который всю жизнь проработал за Полярным кругом: в Воркуте. После выхода на пенсию он переехал в Кировскую область и… заболел. Сначала врачи поставили диагноз «бронхит», затем — «астма», потом — «рак легкого». Младшая дочь посоветовала пройти обследование в Санкт-Петербурге, где они попали к Евгению Владимировичу Левченко. Хирург предложил сделать операцию по своей методике, сохраняя часть легкого.
Благодаря этому удалось добиться длительной ремиссии. В планах у 65-летнего пациента снова вернуться к спорту, в родном городе его уже ждет сборная ветеранов.
«Главное — не паниковать! — считает бывший полярник. — Нужно собраться с мыслями и силами и верить в лучшее. Потому что даже после самой чёрной ночи всегда бывает светлый день». НМИЦ онкологии им. Н.Н. Блохина проходила лечение 40- летняя женщина, домохозяйка.Муж привез ее в клинику уже в тяжелом состоянии. Дышать самостоятельно она уже не могла. Диагноз — «рак легкого 4-й стадии, осложненный тромбоэмболией» — не внушал оптимизма. Состояние было настолько тяжелым, что родные готовились к худшему. Брать биопсию в такой ситуации было нельзя: пациентка могла погибнуть от кровопотери. Генетическое исследование плазмы крови показало, что у пациентки болезнь вызвала особая мутация, против которой есть специализированный таргетный препарат.
Женщина быстро пошла на поправку. Сейчас она живет обычной жизнью. Все, что требуется для поддержания ее состояния, — это просто принимать таблетки.
Уроженец Дербента, врач-стоматолог — с молодости курил крепкие дорогие сигареты (на момент поступления в клинику стаж курения составлял 32 года).
«Я наивно полагал, что вред бывает только от дешевых папирос», — вспоминает он.
В феврале 2014 года его стали мучить ночные боли в руке. Местные врачи решили, что это профессиональное заболевание (как известно, руки стоматологов постоянно испытывают большую нагрузку), и назначили сначала физиопроцедуры с гормональным препаратом, а потом — инъекции другого гормонального препарата непосредственно в руку.
Поскольку эффекта так и не последовало, пациента решили «дообследовать». Рентгеновский снимок показал отсутствие в лучевой кости 6-сантиметрового фрагмента. Окончательный диагноз был поставлен в НМИЦ онкологии им. Н.Н. Блохина: оказалось, что это не саркома, как предполагалось ранее, а метастатический рак легкого 4-й стадии. Метастаз размером 10х15 см блокировал работу сустава и разрушил лучевую кость правой руки.
Пациенту была удалена верхняя доля правого лёгкого, ампутирована рука, 4 курса химиотерапии также не дали результата. В начале 2015 года он стал одним из первых пациентов, кто принял участие в клиническом исследовании нового иммуноонкологического препарата, которое проводилось в НМИЦ онкологии им. Н.Н. Блохина. Результат превзошел все ожидания: пациент быстро пошел на поправку, и с тех пор болезнь ни разу не напомнила о себе.
«Остался лишь один симптом — не могу видеть курящих людей. Обязательно останавливаю и рассказываю, как это вредно и к каким последствиям может привести», — поясняет 60-летний пациент. Еще один пациент НМИЦ онкологии им. Н.Н. Блохина — москвич, плотник, всю жизнь проработавший на стройке. В 2015 он году был госпитализирован с сильными болями в пояснице. На рентгене врачи увидели темное пятно в легких. КТ- исследование показало рак легкого 3-й стадии, после чего 56-летнему пациенту удалили нижнюю долю легкого.После операции пациент обратился за консультацией в НМИЦ онкологии им. Н.Н. Блохина. После молекулярно-генетического тестирования была выявлена редкая генетическая мутация, которая и стала причиной заболевания. При ней самым эффективным вариантом лечения является таргетная терапия.
После назначения препарата у пациента уменьшилась одышка, пропал кашель. Сегодня, спустя 5 лет после начала лечения, признаков опухолевого процесса у пациента нет.
Для лечения пациентов дневных и круглосуточных стационаров в 2020 году выделено 120 миллиардов рублей и запланировано выделить в 2021 году 140 миллиардов рублей.
Рак легкого — опухоль из эпителия бронхов — одно из самых распространенных онкологических заболеваний в мире. Ежегодно у более чем 10000 тысяч человек в России выявляются злокачественные новообразования органов дыхания, а в мире этот показатель еще выше. Бронхогенные злокачественные опухоли – одна из наиболее частых причин смерти от онкологических болезней и наиболее встречаемый вариант онкопатологии трахеобронхиального дерева.
К факторам риска рака легкого относятся:
1) Проживание в экологически неблагоприятных районах.
2) Работа на производствах, связанных с вдыханием частиц пыли, металлов, паров краски и активных химикатов даже со средствами защиты. Наиболее неблагоприятно вдыхание асбестовой пыли, затем – угольной пыли, а также паров тяжелых металлов, мышьяка, хлорметилового эфира, хрома, иприта.
3) Курение табака – основной предрасполагающий фактор новообразований трахеобронхиального дерева. У активных курильщиков риск развития онкопатологии до 10 раз выше, чем у некурящих, у пассивных – до 2 раз.
4) Специфические заболевания. Существует прямая связь между туберкулезом, асбестозом, силикозами, другими заболеваниями, проявляющимися диффузным либо локальным пневмосклерозом, и злокачественными новообразованиями бронхов.
Чтобы не пропустить первые признаки и симптомы рака легких, обязательно нужно обращать внимание на следующие изменения в самочувствии: появление кашля с мокротой с прожилками крови, резкое снижение веса без видимых на то причин, повышение температуры тела, особенно в виде «пиков», сопровождающихся ознобом, повышенным потоотделением.
Прямым показанием к проведению КТ служит обнаружение при флюорогрофическом исследовании или при рентгенографии четко очаговой тени на снимке. Конечно, рак легких на рентгене выглядит не очень специфично – ведь похожие изменения могут быть обусловлены также туберкулезом, другими доброкачественными опухолями, и даже пневмонией. Все эти состояния могут быть дифференцированы с помощью КТ.
Сделать МСКТ легких в Санкт-Петербурге
КАК ВЫЯВИТЬ РАК ЛЕГКИХ?
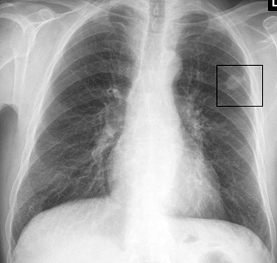
С помощью ультразвукового исследования (УЗИ) также нельзя достоверно диагностировать изменения легочной ткани, однако этот метод может применяться для выявления изменений окружающей плевры.
Рентгенография и рентгеноскопия могут применяться для обнаружения легочных образований, однако изолированное применение этих методов не позволяет достоверно определиться с диагнозом. Бронхография как способ выявить рак легких также ушла в прошлое.
Согласно гистологической классификации бронхогенного рака последнего пересмотра (от 1999 г.) выделяют 6 видов опухолей трахеобронхиального дерева:
1) Аденокарцинома – выявляется приблизительно в 35% всех случаев. Чаще всего это периферическая опухоль, выглядящая как одиночный (солитарный) узел различных размеров с типичными признаками злокачественности, с наличием спикул – лучистых краев, которые образуются за счет прорастания рака по лиматическим сосудам; участков некроза, распада и кровоизлияний в строму опухоли. Аденокарцинома часто и рано метастазирует. Прогноз очень вариабелен, во многом он зависит от того, насколько рано было обнаружено образование.
2) Плоскоклеточный неороговевающий рак – часто встречающийся вариант – до 35% всех случаев образований легких. Характеризуется наилучшим прогнозом, редко метастазирует. Примерно в 65% развивается в одном из центральных бронхов и обуславливает картину ателектаза на КТ и рентгеновских снимках, в 35% развивается в периферических бронхах и выглядит как солидный единичный узел, часто с полостью распада в центре, похожий на абсцесс.
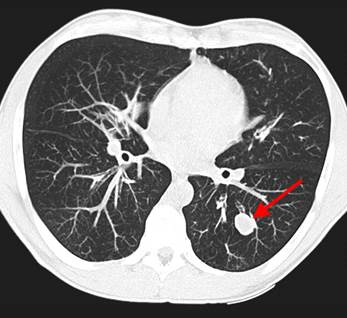
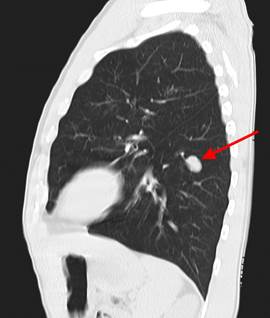
У пациента был выявлен раковый узел в 6 сегменте нижней доли слева. После резекции путем гистологического исследования верифицирован плоскоклеточный рак легкого. Томография в данном случае не дала типичную картину злокачественного новообразования.
3) Мелкоклеточный рак – самый агрессивный и наиболее опасный вид, уже на ранних стадиях может метастазировать в лимфоузлы корней легких и средостения. Продолжительность жизни пациентов с такими новообразованиями варьирует в зависимости от стадии (TNM) и возможности оперативного лечения. Частота встречаемости до 20%. Обычно возникает из эпителия крупных бронхов, обуславливает картину ателектаза. Тесно связан с курением.
4) Крупноклеточный недифференцированный рак – встречается редко, менее чем в 5% случаев. Представлен обычно одним солидным периферическим узлом большого размера. Практически всегда возникает у курильщиков. Рано метастазирует — гематогенно и лимфогенно, прогноз при нем неблагоприятен.
5) Крупноклеточный нейроэндокринный рак (карциноид) – чаще центральный, с характерным признаком – распадом в опухоли, встречается менее чем в 5% случаев, рано метастазирует в лимфоузлы, агрессивен, протекает неблагоприятно.
6) Бронхиоло-альвеолярный рак – до 2%. Является подтипом аденокарциномы. Практически всегда периферический. Проявляется диффузным снижением плотности легочной паренхимы по типу «матового стекла», что симулирует картину пневмонии. Проявляется также изменениями по типу консолидации – диффузным уплотнением легочной паренхимы, может выглядеть как узел. Прогноз при небольших размерах узла обычно благоприятный.
КАК ВЫГЛЯДИТ РАК ЛЕГКОГО ПРИ КОМПЬЮТЕРНОЙ ТОМОГРАФИИ
Существует несколько вариантов роста опухолевого узла (по Розенштрауху):
1) В просвет бронха с одной стороны, суживая его – эндофитный тип.
2) В просвет бронха, циркулярно суживая его – это также эндофитный тип.
3) В просвет бронха и кнаружи от него – смешанный тип роста.
4) По ходу стенки бронха, не суживая его просвет – перибронхиальный тип.
При прорастании опухоли в просвет бронха происходит его сужение, что влечет нарушение вентиляции определенного участка ткани легкого. При КТ при этом можно заметить непосредственно сам опухолевый узел в просвете бронха – он выглядит плотным (белым). Просвет бронха сужен по кругу, пристеночно, либо «обрывается» на границе с новообразованием. Можно увидеть также повышение плотности соответствующей доли (либо сегмента, сегментов), вентилируемого данным бронхом. Повышение плотности может быть обусловлено ателектазом – спадением участка легочной ткани в результате нарушения проходимости бронха, дистелектазом – частичным спадением, а также изменениями, обусловленными пневмонией, чаще всего застойного характера, с абсцедированием, а также пневмофиброзом.
Сделать КТ легких в Санкт-Петербурге
Существует также деление рака легкого на периферический и центральный – классификация последнего приведена выше. Центральный рак клинически протекает более тяжело в связи с тем, что чаще дает осложнения в виде ателектаза, массивных пневмоний, абсцедирования, дыхательной недостаточности.
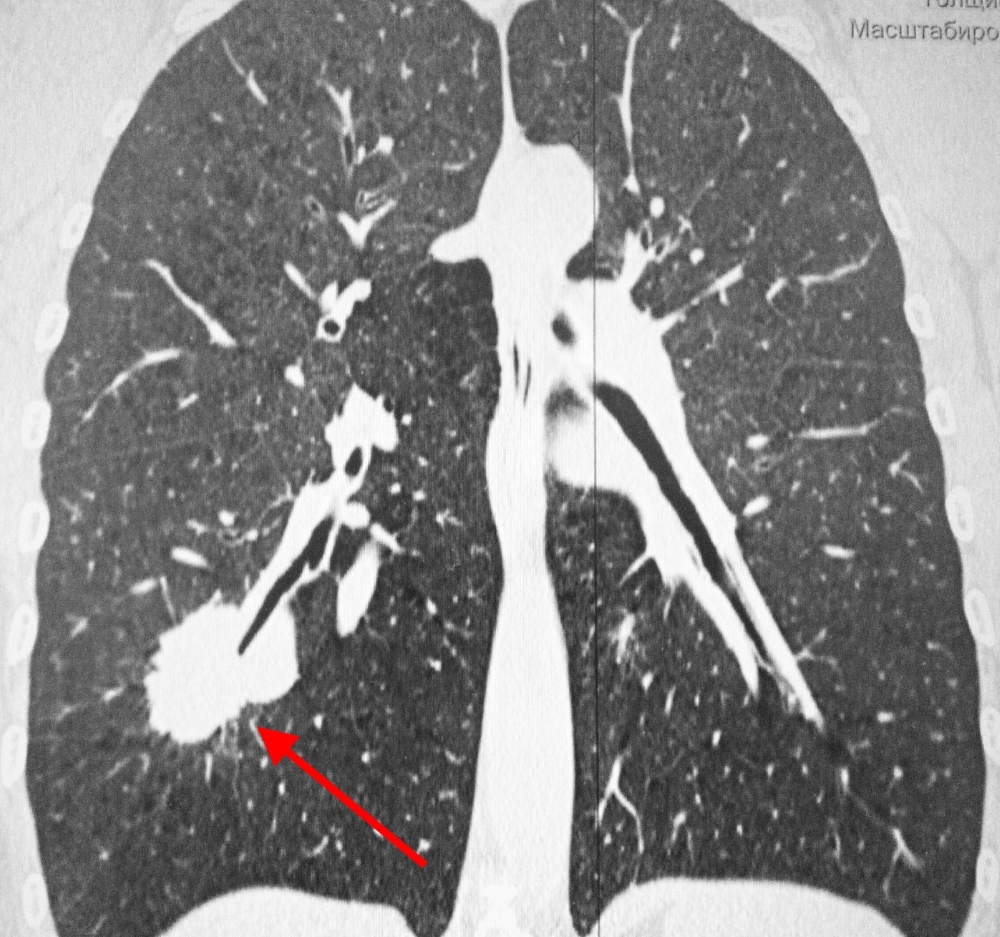

КТ-признаки центрального рака легкого: при компьютерной томографии определяется объемное образование мягкотканной структуры, в котором «обрывается» просвет нижнедолевого бронха. Края образования бугристые, неровные, со спикулами, форма неправильная.
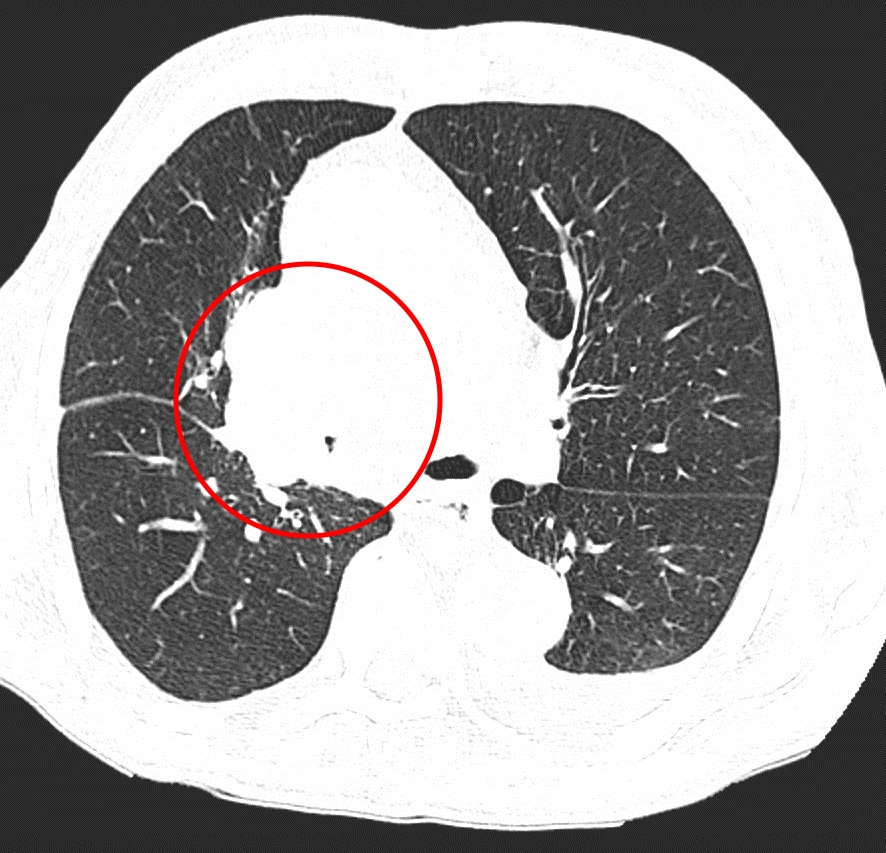
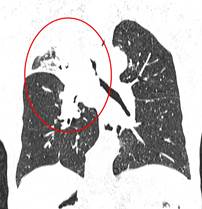
Центральный рак легкого на КТ. Обратите внимание на различия в ширине просвета центральных бронхов справа и слева. Просвет правого верхнедолевого бронха не виден. Виден ателектаз верхней доли. В круге – непосредственно само опухолевое образование, ставшее причиной ателектаза.
Периферический рак легких на КТ выглядит как очаг либо узел, расположенный на периферии органа вдалеке от корня. Обычно он имеет однородную структуру, в некоторых случаях с участками некроза, обызвествлениями и кровоизлияниями в паренхиму. Края типичной раковой опухоли неровные, с множественными «спикулами» за счет лимфангиита. При расположении вблизи плевры образование деформирует ее и подтягивает к себе. Размеры его различны – от очага (3-10 мм) до узла (10-50 мм и больше).
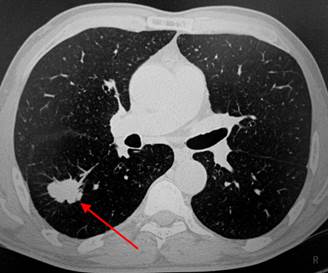
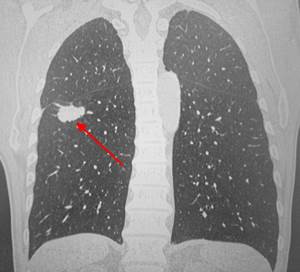
Типичный периферический рак легкого (аденокарцинома) на МСКТ. Справа в 6 сегменте легкого выявлен плотный мягкотканный узел со спикулами, деформирующий и подтягивающий к себе междолевую плевру.
Гораздо реже встречается первично множественный рак, который необходимо дифференцировать с метастазами и другими диффузными и диссеминированными очагами, в том числе туберкулезом. Существуют и диффузные формы опухолей – бронхиоло-альвеолярный рак (БАР), проявляющиеся на КТ в виде тотального либо субтотального снижения пневматизации по типу «матового стекла» – их нужно дифференцировать с пневмонией, отеком легких.
СТАДИИ РАКА ЛЕГВОГО ПО TNM И MOUNTAIN
Стадирование рака легкого необходимо для определения возможности удаления опухоли.
На стадиях T1 и T2 по Mountain операция возможна. T3a стадия означает, что опухоль, возможно, доступна резекции (чаще всего необходима пульмонэктомия), T3b и T4 стадии означают невозможность ее оперативного удаления.
При отсутствии метастазов в регионарные лимфоузлы или при наличии измененных лимфоузлов только на пораженной стороне (соответственно N0 и N1 по TNM) хирургическое лечение возможно и прогноз, скорее всего, благоприятен. На стадии N2 хирургическое лечение возможно после лучевой и (или) химиотерапии, прогноз сомнителен. При N3 хирургическое лечение не показано. Выявление метастазов в отдаленные органы также значительно ухудшает прогноз.
В таблице представлена классификация рака легкого по шкале TNM (UICC, 1999 г).
| Стадия (TNM) | Критерии |
| T1 | Опухолевый узел в паренхиме легкого до 3 см наибольшим размером без признаков прорастания в стенку центральных бронхов. |
| T2 | Внутрилегочная опухоль больше 3 см либо опухоль, инфильтрирующая стенку главного бронха как минимум на 2 см ниже зоны бифуркации либо опухоль, прорастающая висцеральную плевру. Ателектаз доли либо сегмента, но не тотальный. |
| T3 | Опухоль любого размера, инфильтрирующая главный или промежуточный бронх в менее чем 2 см от бифуркации или ограниченно прорастающая в средостенную плевру, средостение, грудную стенку. Может быть выявлен тотальный ателектаз либо пневмония обструкционного характера. |
| T4 | Опухоль любого размера с прорастанием в средостение, перикард, аорту, верхнюю полую вену, брахиоцефальную вену, в кости, грудную стенку. Выпот в грудную полость. Сателлитные очаги (внутрилегочные метстазы). |
| N0 | Нет поражения регионарных лимоузлов. |
| N1 | Поражение лимфоузлов корня, бронхопульмональных лимфоузлов на стороне опухоли. |
| N2 | Поражение бифуркационных, паратрахеальных, параэзофагеальных, парааортальных лимфатических узлов средостения на стороне опухоли. |
| N3 | Поражение лимфоузлов корня, средостения на противоположной опухоли стороне; поражение подмышечных, под- и надключичных, лестничных лимфоузлов. |
| M0 | Нет отдаленных метастазов. |
| M1 | Выявлены отдаленные метастазы (в т. ч. внутрилегочные очаги). |
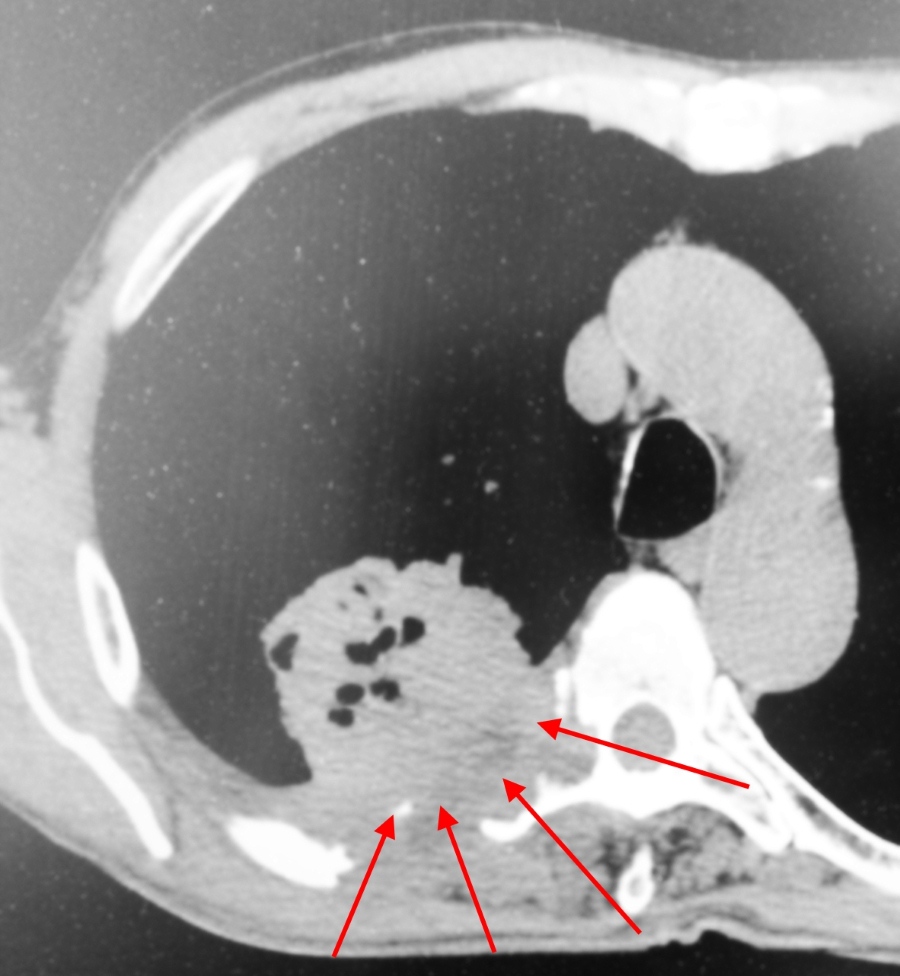
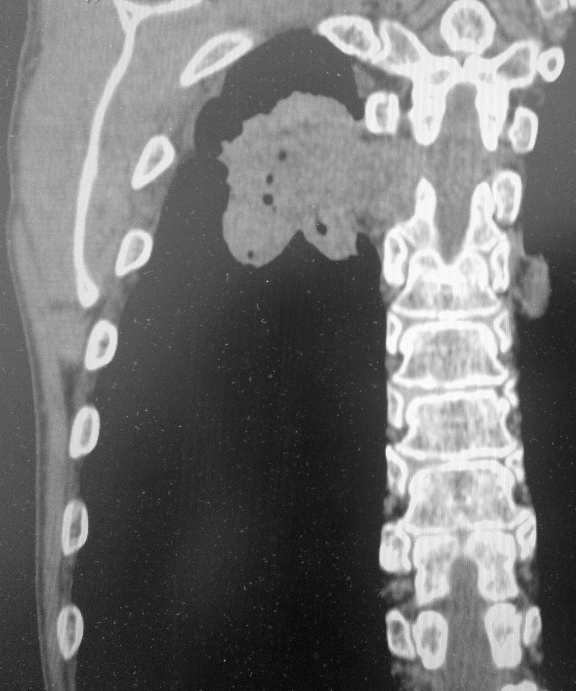
Пример рака легких 4 стадии. Не показано оперативное лечение, только химиотерапия. Имеет место прорастание в ребра и позвоночник, а также в мягкие ткани грудной стенки. В строме опухоли видны множественные гиподенсные (темные) участки, содержащие газ – зоны распада.
ИЗЛЕЧИМ ЛИ РАК ЛЕГКИХ?
Излечим ли рак легких? Да, но только при своевременном выявлении на стадии T1 и T2. К сожалению, чем дальше от крупных бронхов располагается опухоль, тем более длительное время она может оставаться незамеченной, особенно если пациент «забывает» про своевременные флюорографические обследования.
КТ ПРИ РАКЕ ЛЕГКОГО И ВТОРОЕ МНЕНИЕ
Рак легких представляет собой патологию, которая начинается с поражения паренхимы или бронхов.
Основной симптоматикой при этом заболевании становятся:
- Одышка;
- Кашель с кровью, с мокротой;
- Боли в груди;
- Температура;
- Худоба;
- Легочное кровотечение;
- Перикардит;
- Плеврит.
Для узнавания точного диагноза нужно сделать компьютерною томографию легких, рентгенографию, бронхоскопию, изучить мокроту и экссудат плеврального типа, сделать биопсию.
Для лечения обычно проводят комплексную терапию: операцию, лучевую терапию и химиотерапию.
Данный вид рака имеет эпителиальное происхождение. Он развивается из слизистой бронхов и их желез или из легочных альвеол. Процент летальности при нем довольно высок.
На развитие заболевания будет напрямую влиять гистологическая структура опухоли:
- Дифференцированный плоскоклеточный рак протекает медленно;
- Недифференцированный рак протекает стремительно, метастазирует;
- Мелкоклеточный рак также развивается стремительно, но незаметно, метастазирует.
Выявлено, что в правом легком рак образуется чаще, чем в левом. В верхней части легкого он также чаще образуется, чем в средней и нижней ввиду попадания в верхнюю часть большего количества канцерогенов.
Метастазирование идет тремя путями:
- Лимфогенным;
- Имплантационным;
- Гематогенным.
Лимфогенный путь - самый частый. Метастазы идут в лимфоузлы различного типа:
- Пульмональные (поражаются первыми);
- Бронхопульмональные (поражаются за ними);
- Трахеобронхиальные;
- Околопищеводные;
- Бифуркационные.
При гематогенном прорастании через кровь метастазы идут:
- В соседнее легкое;
- Мозг;
- Почки и печень;
- Позвоночник.

Прорастание имплантационного характера идет вдоль плевры.
Основными причинами развития рака легкого становятся:
- Табакокурение;
- Плохой воздух;
- Радиация.
На основе гистологии рак легких бывает четырех видов:
- Железистый;
- Плоскоклеточный;
- Мелкоклеточный;
- Крупноклеточный.
Железистый
Другое его название – аденокарцинома. Этот вид рака развивается относительно медленно, на ранних стадиях гематогенно диссеминтирует.
Плоскоклеточный
Данный вид рака протекает медленно и метастазов на ранних стадиях не имеет.
Мелкоклеточный
Этот вид рака развивается скоротечно. Метастазирует гематогенно и в лимфу.
Многоклеточный
Также протекает очень быстро и метастазирует.
По этой классификации рак может быть следующим:
- Центральный (локализация – крупные бронхи);
- Периферический (локализация – альвеолы, субсегментарные бронхи, ветви этих бронхов);
Центральный
Данный вид рака встречается гораздо чаще. Его форма делится на:
- Узловую перибронхиальную;
- Эндобронхиальную;
- Разветвленную перибронхиальную.
Периферический
Данный вид рака встречается реже. Его форма бывает:
- Шаровидной (круглой);
- Пневмониеподобной;
- Рак верхнего отдела легкого.
Рак легкого имеет следующую симптоматику:
- Кашель;
- Мокрота с гноем и слизью;
- Температура;
- Харканье кровью;
- Одышка;
- Боли в грудине.
Также симптоматика зависит от вида рака по локализации. Рассмотрим ее ниже.
Центральный рак легкого
Этот рак находится в крупном бронхе. Он имеет раннюю симптоматику из-за того, что слизистая бронха раздражается, нарушается вентилирование и проходимость этой части легкого. Из-за того, что раздражены нервные стволы, возникают болевые ощущения и плеврит. Из-за метастазирования возникают боли в других органах. Когда опухоль прорастает в бронх, появляется кашель с кровохарканьем и мокротой.
Далее развивается раковая пневмония, из-за которой появляется одышка и гнойные выделения. Пневмония такого характера глушится за счет противовоспалительных препаратов, но затем вновь возникает. Иногда при такой пневмонии может возникнуть геморрагический плеврит.
Из-за дальнейшего прорастания опухоли парализуются голосовые мышцы, голос становится сиплым. Может возникнуть паралич диафрагмы из-за проникновения опухоли в диафрагмальный нерв.
Когда опухоль прорастает в перикард, может образоваться перикардит. Если поражение идет в верхней полой вене, то нарушается лимфатический и венозный отток крови от верхней части тела. Из-за этого отекает лицо, возникает гиперемия, набухают вены на руках, груди, шее, возникают головные боли и одышка, появляются проблемы со зрением.
Периферический рак легкого
На начальных этапах этот вид рака не имеет симптоматики. Когда опухоль растет, она начинает давить на бронхи, плевру и другие органы по соседству. Появляются кашель с кровью и мокротой, ощущается сдавленность в верхней полой вене, голос сипнет.
Далее, когда опухоль растет через плевру, появляется выпот и ощущение сдавливания плевры. При этом возникают одышка, интоксикация, температура, лишний вес.
Далее идет метастазирование органов, бронхиальная обструкция, легочное кровотечение, ателектаза, пневмония ракового характера, истощение организма и кахексия.
Чтобы диагностировать рак легких, нужно:
- Сделать ОАК (общеклинический анализ крови);
- Взять кровь на биохимический анализ;
- Исследовать мокроту, плевральный экссудат, смыв с легких (цитология);
- Сделать рентген легких;
- Сделать КТ легких;
- Сделать линейную томографию;
- Выполнить бронхоскопию;
- Взять пункцию из плевры при выпоте;
- Сделать биопсию лимфатических узлов;
- Выполнить торактомию (диагностическую).
Рекомендовано комплексное лечение: хирургическое, химио- и лучевая терапия.
Если имеются противопоказания, то делается паллиативное лечение, которое направлено на то, чтобы облегчить состояние больного. Это обезболивание, паллиативные операции, терапия кислородом, детоксикация.
Если возникает раковая пневмония, то назначаются противовоспалительные.
Если возникают плевриты, то делается плевроцентез.
При кровотечении легких производится терапия гемостатического характера.
Если рак легких не лечить, то прогноз самый плохой. После постановки диагноза человек живет около двух лет.
При хирургическом лечении заболевания выживаемость протяженностью в пять лет бывает у тридцати процентов больных.
На первой стадии рака легких выживаемость пациента составляет восемьдесят процентов.
На второй стадии рака легких выживаемость – сорок пять процентов.
На третьей стадии – двадцать процентов.
При отдельной лучевой терапии или химиотерапии выживаемость при раке легких составляет десять процентов.
При лечении комбинированного характера выживаемость составляет около сорока процентов.
Неблагоприятным считается появление метастаз в лимфатических узлах и других органах.
Вот какие профилактические меры нужно соблюдать, чтобы минимизировать риск заболеть раком легких:
Читайте также:

