Увеличение высоты межпозвонковых дисков
Обновлено: 04.07.2024
Организм человека начинает свой обратный отсчет примерно в 20 лет. К этому времени человек успевает достаточно «нахимичить» со своим здоровьем, чтобы появились хронические болезни или ускорились какие-то патологические процессы.
Дегенеративные изменения межпозвонковых дисков – изменения, которые изменяют высоту межпозвонковых дисков и механику всего позвоночного столба, в результате чего появляются боли в спине и нарушения в работе опорно-двигательного аппарата.
Особенности строения
Межпозвонковый диск представляет собой гелеобразное ядро, окруженное хрящевой тканью и волокнами фиброзного кольца. Располагаются диски между позвонками, обеспечивая человеческое тело гибкостью. Для позвоночного столба диски выполняют функцию амортизаторов. Собственного кровоснабжения у дисков нет, поэтому восстанавливаются они очень медленно, а с возрастом и вовсе «стираются» (вот поэтому пожилые люди становятся ниже ростом). Поэтому последствия любых изменений в конструкции диска приносят боль и могут стать причиной болезни.
Стадии изменений и причины
Выделяют три стадии изменений:
Первая: дисфункциональная. Первые дегенеративные изменения можно наблюдать в возрасте 20–30 лет. Связано это с тем, что при статическом напряжении, например, когда длительное время приходится работать за компьютером, появляются микротравмы – раздражение нервных корешков фиброзного кольца межпозвонкового диска. Раздражение влечет за собой дискомфорт и боль в спине, которые на данной стадии хорошо поддаются лечению противовоспалительными препаратами, массажем и покоем.
Вторая: сегментарная нестабильность. К 30-40 годам диски «оседают». Капсулы и связки теряют свою эластичность, из-за чего становятся неустойчивыми, образуя своей подвижностью трещины. Это ведет к повреждениям и выпячиванию содержимого межпозвонковых дисков. Так образуются грыжи. Они сопровождаются болями и нередко требуют регулярного контроля со стороны врача. Проблему решают правильные нагрузки на мышцы спины – комплексы упражнений из программы лечебной физкультуры. Вправки и вытяжение позвоночника в данном случае ничем не помогут.
Третья: рестабилизация. После 50 лет появляются остеофиты – разрастания костной ткани, ведущие к закостенелости связок. Таким образом, организм компенсирует ту подвижность, которая с годами появляется между мелкими суставами и ослабевающим связочным аппаратом. При этом сужается диаметр позвоночного канала, зажимая сосуды и проксимальные отделы нервных корешков. Из-за этого появляется хромота, слабые мышцы не позволяют ходить долго. Проблема решается микрохирургическим вмешательством, потому что только так можно очистить зоны сдавления от разросшейся ткани. Лечебные препараты в данном случае могут помочь снять боль, но не более того. Массаж, скручивания или растяжение позвоночника недопустимы.
Что способствует изменениям, кроме возраста
Если посмотреть на хронологию развития изменений, происходящих с межпозвонковыми дисками, то становится очевидным то, что эти изменения неизбежны для человеческого организма. Но кроме естественного процесса старения есть еще факторы, из-за которых дегенерация происходит в разы быстрее.
Есть мнение, что все болезни позвоночника от остеохондроза. Это утверждение неверно, потому что остеохондроз – каскад дегенеративных изменений, связанных со старением организма. Проще говоря, это возрастное явление, которое не является заболеванием.
Основная причина, почему появляются проблемы с позвоночником – малоподвижный образ жизни, к которому добавляются психоэмоциональные и физические перегрузки, лишний вес, вредные привычки, метаболические расстройства, застойные мышечные спазмы.
Неудобное или неправильное положение позвоночника провоцирует нарушение кровообращения и обмена веществ в позвоночном столбе и, соответственно, межпозвоночных дисков. Нехватка полезных веществ сказывается на прочности тканей, а ее «износостойкость» отвечает за склонность к микротравмам и дальнейшему выпячиванию грыж.
Можно ли остановить дегенеративные изменения межпозвонковых дисков
Совсем остановить процессы старения организма не получится. Но можно добиться их замедления, регулярно посещая невролога или нейрохирурга.
Врач подберет правильный комплекс занятий по укреплению мышечного корсета, определит необходимость применения медикаментов или назначит физиотерапию.
В случае, когда пациенту грозит инвалидность или серьезные осложнения, предлагают операцию. Современный уровень развития нейрохирургии позволяет проводить операции на позвоночнике с минимальным вмешательством в организм. Например, грыжу или пораженную часть межпозвонкового диска удаляют с помощью микродискэктомии, где основным инструментом служит хирургический микроскоп.
Для многих случаев достаточно использовать эндоскопический метод, при котором на теле остается едва заметный рубец, а длительность реабилитации составляет всего несколько дней или недель.
Снижение высоты межпозвоночных дисков, остеохондроз и спондилез – стадии развития возрастных изменений в организме. Могут вызывать искривления осанки, нестабильность позвонков, межпозвоночные грыжи, анкилоз. Достаточно хорошо лечатся консервативными метод


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети

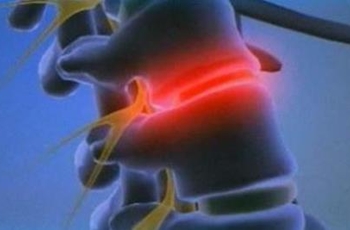
Межпозвонковые диски – хрящевые образования, соединяющие между собой костные элементы позвоночника. Именно они обеспечивают гибкость и подвижность позвоночного столба, повороты тела, амортизируют нагрузки и удары при беге, прыжках и других движениях. Постоянное механическое воздействие, старение организма, вредное влияние внешних факторов и болезни постепенно приводят к тому, что хрящи теряют свои естественные качества, изнашиваются и проседают.
Этиология развития заболевания
Анатомически межпозвоночные диски состоят из плотной оболочки (фиброзного кольца) и более мягкой студенистой середины (пульпозного ядра), заключенных между гиалиновыми пластинами, которые примыкают к телам позвонков.
Диски не несут в себе кровеносных сосудов, поэтому питание и снабжение водой хрящевых волокон происходит диффузным способом из окружающих мягких тканей. Таким образом, нормальное функционирование межпозвоночных дисков возможно только при нормальном состоянии мышечных тканей (правильных адекватных физических нагрузках и активном кровообращении).
Развитие дегенеративно-дистрофических изменений в организме (остеохондроз) и сидячий образ жизни вызывает ухудшение питания мышц спины и межпозвоночных дисков. В результате возникает скованность некоторых сегментов, болезненность при движениях, отеки, спазмы, что еще больше затрудняет кровообращение в патологическом участке.
Постепенно хрящевые ткани утрачивают воду, снижается их упругость, фиброзная оболочка начинает растрескиваться, а сам диск расплющивается, становится ниже и иногда выходит за анатомически допустимые пределы.
Следующей стадией болезни или этапом остеохондроза является развитие деформирующего спондилеза. Проседание и выдавливание фиброзных волокон хряща под весом тела и при физических нагрузках приводит к тому, что межпозвоночные диски утягивают за собой соединенные с ними гиалиновые пластины и поверхность костных тканей. Таким образом, возникают костные разрастания на телах позвонков – остеофиты.
В какой-то степени образование остеофитов – это защитная реакция организма на разрушение хряща и выход его за естественные пределы. В результате диски оказываются ограничены в боковых плоскостях и уже не могут выйти за края костных наростов (расползтись еще дальше). Хотя подобное состояние значительно ухудшает подвижность пораженного сегмента, но особых болевых ощущений уже не вызывает.
Дальнейшее развитие заболевания характеризуется перерождением хрящевых тканей в более плотные, схожие по качествам с костными, отчего диски страдают еще больше.
Стадии патологии и их симптоматика
Развитие заболевания условно разделяют на несколько этапов:
- Начальная стадия или этап неявных изменений, при котором отмечается незначительное повреждение оболочек фиброзного кольца, но высота самого межпозвоночного диска остается неизменной. Единственным беспокоящим симптомом является некоторая скованность движений в утренние часы и дискомфорт после непривычных и чрезмерных физических нагрузок.
- Стадия прогрессирования дегенеративных нарушений, явно выраженное проседание диска и повреждение фиброзной оболочки. На этом этапе отмечается ригидность мышц спины и связок, которые уже не в состоянии поддерживать позвоночник. Могут наблюдаться искривления осанки (сколиоз, кифоз, лордоз), нестабильность позвонков и прочие патологии. Пациент ощущает боль после физических нагрузок и/или длительного нахождения в статических и неудобных позах.
- Стадия активной деформации дискового кольца, его растрескивание, выход за допустимые пределы. Возможно образование межпозвонковых протрузий или грыж, которые характеризуются местным отеком, воспалением, спазмом мышечных тканей. Нарушение микроциркуляции крови и лимфы вызывает сильнейший болевой синдром, а также защемление кровеносных сосудов и нервных корешков. Может сопровождаться выпадением чувствительности, парезом или параличом конечностей, дисфункциями внутренних органов.
- Стадия прогрессирования спондилеза, при которой межпозвоночные диски значительно теряют свою высоту, выходят за пределы тел позвонков, образуются остеофиты. На этом этапе развития заболевания могут возникать анкилозные срастания суставов, что чревато полной потерей подвижности сегмента, а, следовательно, инвалидностью пациента.
Лечение заболевания
Проседание межпозвоночных дисков, остеохондроз и спондилез – состояния, которые если возникли, то уже с трудом поддаются лечению или восстановлению. Снижение высоты диска и разрастание остеофитов возможно только приостановить или замедлить, зато улучшить состояние хрящевых тканей суставов вполне реально.
Консервативные методы лечения подразумевают комплексный подход, который состоит из:
- снятия болевых ощущений медикаментозными средствами, физиотерапевтическими и мануальными процедурами;
- активной и пассивной разработки сустава, улучшения в нем кровообращения и лимфотока;
- проработки мягких тканей всего организма и патологического участка для восстановления трофики и обменных процессов;
- улучшения состояния хрящей позвоночного столба и всего организма лекарствами, физиопроцедурами, ЛФК;
- укрепление костных, мышечных и связочных структур тела;
- при необходимости снижение давления друг на друга и мягкие ткани костных разрастаний методом хирургического вмешательства.
Медикаментозная терапия представлена средствами:
- местными и общими обезболивающими препаратами для снятия болевого синдрома;
- миорелаксантами для устранения мышечных спазмов;
- при необходимости НПВС для снятия воспаления;
- хондропротекторами для улучшения состояния и подпитки хрящевых тканей;
- сосудорасширяющими и активирующими межклеточный метаболизм лекарствами для улучшения кровообращения и обменных процессов.
Физиотерапевтические процедуры должны сочетаться с лечебной гимнастикой, различными видами массажей, плаванием, йогой и прочими физическими нагрузками. В последнее время широкую популярность при лечении заболеваний позвоночника получила криотерапия, а также вытяжка позвоночника (аппаратная, естественная, водная, кинезиологическая и пр.).
При необходимости на некоторый период больному может рекомендоваться полный покой и/или ношение корсета. Не последнюю роль в лечении играет психологический настрой самого пациента, отказ от вредных привычек, переосмысление всего образа жизни и соответствующая диета.
Снижение высоты диска это потеря амортизационных свойств межпозвонковых дисков, изменение их структуры, смещение относительно друг друга. Патологический процесс происходит в межпозвоночном диске, и не затрагивает окружающие ткани. Чаще поражает поясничный и шейный отдел позвоночника, реже — грудной. Основные моменты возникновения болезни — беременность, пожилой возраст, физические перегрузки, вредные привычки. Диагностикой, лечением и профилактикой патологии занимается невропатолога.

Причины снижения высоты диска
Потеря эластичности и преждевременное изнашивание структур межпозвоночного диска развивается под влиянием множества факторов. К непосредственным причинам относят:
- возрастные изменения;
- патологии опорно-двигательного аппарата;
- инфекционные заболевания;
- нарушение метаболизма;
- избыточный вес;
- беременность;
- несбалансированное питание;
- ожирение;
- чрезмерные физические нагрузки.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 19 Ноября 2021 года
Содержание статьи
Симптомы снижения высоты диска
Для начальной стадии характерно бессистемное течение болезни. По мере развития патологии пациент испытывает:
- ощущение дискомфорта в спине при физических нагрузках;
- затруднение движений после пробуждения;
- боль в спине, ягодицах или бедре при длительном пребывании в неудобном положении туловища;
- онемение рук и ног;
- скачки давления;
- потерю чувствительности и слабость в ногах;
- непроизвольное сокращение мышц.
Как диагностировать
Для диагностики необходимо пройти рентгенографию, магнитно-резонансную томографию, дискографию, электромиографию. В сети клиник ЦМРТ для обнаружения снижения высоты диска используют следующие методы:
Шейный остеохондроз – это хроническое дистрофическое заболевание, при котором происходит истончение дисков, расположенных между позвонками с последующим замещением их костной тканью. По мере прогрессирования в дегенеративный процесс вовлекаются окружающие структуры. Это становится причиной развития целого комплекса симптомов, которые полностью подчиняют себе жизнь пациента.

Общая информация
Межпозвоночные диски состоят из гелеобразного ядра и окружающего его плотного фиброзного кольца, покрытых сверху слоем хрящевой ткани. Они выполняют амортизирующую функцию, препятствуя повреждению позвонков при беге, ходьбе и прыжках, а также способствуют подвижности и гибкости всего позвоночного столба.
В процессе естественного старения, а также в условиях повышенной нагрузки, происходит постепенное уменьшение высоты межпозвонкового диска. Нарушается обмен веществ в его ядре, появляются трещины в окружающем фиброзном кольце. Появляются выпячивания дисков – протрузии и грыжи. По мере прогрессирования заболевания, в него вовлекается хрящевая ткань и кости, возникают остеофиты – костные разрастания, которые становятся причиной ограничения подвижности и выраженного болевого синдрома.
Поскольку патологические изменения проходят в непосредственной близости от спинного мозга и его корешков, это приводит к их сдавлению и воспалению, а также рефлекторному развитию мышечного спазма. В результате человек испытывает характерные симптомы, по которым можно заподозрить заболевание.
Причины
Остеохондроз шейного отдела позвоночника относится к мультифакторным заболеваниям. Он возникает на фоне целого комплекса факторов, каждый из которых усугубляет течение патологии. В список причин входит:
- избыточная масса тела;
- малоподвижный образ жизни;
- сидячая работа;
- неправильная осанка;
- хронические заболевания опорно-двигательного аппарата (сколиоз, плоскостопие), способствующие неравномерному распределению нагрузки на позвоночник;
- врожденные патологии развития позвоночного столба, а также травмы;
- чрезмерные, повторяющиеся нагрузки на позвоночник;
- наследственная предрасположенность.
Симптомы и синдромы
Симптомы шейного остеохондроза появляются далеко не сразу и, зачастую, маскируются под другие заболевания.
К наиболее частым признакам относятся:
- головокружение: как правило, при остеохондрозе оно является системным, т.е. человеку кажется, что окружающие предметы вращаются перед его глазами;
- боль в области затылка, шеи, воротниковой зоне: ее интенсивность зависит от степени развития заболевания; легкая и эпизодическая на ранней стадии, она распространяется на всю голову и приобретает постоянный характер; периодически приступы становятся невыносимыми, в результате чего человек не может даже пошевелить головой;
- шум или звон в ушах: возникают при смене положения после длительного периода неподвижности, часто сопровождаются головокружением;
- ощущение нехватки воздуха, невозможности сделать глубокий вдох; в тяжелых случаях развивается сильная одышка;
- тошнота и рвота: связаны с нарушением кровообращения в определенных зонах головного мозга, усиливаются при попытках повернуть голову;
- снижение остроты зрение, мелькание мушек или туман перед глазами: свидетельствуют о недостаточном снабжении кровью головного мозга; возникают при запущенных стадиях заболевания;
- колебания артериального давления, плохо поддающиеся коррекции препаратами;
- внезапные обмороки, обусловленные спазмом сосудов;
- ощущение комка в горле, першение, сухость, проблемы с глотанием: нередко являются одним из первых признаков патологии.
- боль в плечевом суставе
- онемение пальцев рук
Помимо общих признаков шейного остеохондроза, различают несколько синдромов, характерных для этого заболевания.
Вертебральный синдром
Комплекс симптомов связан с поражением костей и хрящей позвоночного столба. Он включает в себя:
- нарушение подвижности в шейном отделе;
- боли при поворотах головы;
- рентгенологические признаки поражения самих позвонков и пространства между ними.
Синдром позвоночной артерии
Симптоматика обусловлена сужением или спазмом позвоночных артерий, частично отвечающих за кровоснабжение головного мозга. Проявляется следующими признаками:
- шум в ушах;
- головокружение;
- скачки артериального давления;
- тошнота и рвота;
- головные боли;
- нарушения зрения;
- снижение работоспособности;
- сонливость;
- обмороки.
Кардиальный синдром
Напоминает состояние при поражении сердечной мышцы и включает в себя:
- боль или ощущение жжения за грудиной;
- слабость и утомляемость;
- учащенный пульс.
Корешковый синдром
Состояние связано с поражением (сдавлением или защемлением) нервных корешков, выходящих из позвоночного столба в шейном отделе. В зависимости от уровня поражения человек может ощущать:
- онемение или боль в области затылка;
- онемение языка;
- боль в ключицах, затруднения глотания, икота;
- дискомфорт в области плеч, усиливающийся при движениях рук;
- болезненность в области лопаток и предплечий;
- онемение указательного и среднего пальцев;
- онемение безымянного пальца и мизинца.
Чаще всего в патологический процесс вовлекается сразу несколько нервных корешков, в результате чего наблюдается сразу несколько характерных симптомов.
Стадии
В процессе развития шейный остеохондроз проходит четыре последовательных стадии (степени), которые определяют выраженность симптомов и общее состояние пациента.
- 1 стадия. Толщина межпозвонковых дисков незначительно уменьшается. Симптомы практически отсутствуют, иногда возникает легкий дискомфорт в шее, например, при длительном пребывании в неудобной позе.
- 2 стадия. Высота диска становится еще меньше, начинается патологическое разрастание хрящевой ткани, возникают протрузии (выпячивания). Боль становится сильнее, к ней присоединяется скованность в шейном отделе.
- 3 стадия. Фиброзное кольцо, окружающее ядро диска, разрывается, формируется межпозвонковая грыжа. Позвоночный столб заметно деформируется, повышается риск вывихов и подвывихов позвонков. Боль приобретает постоянный характер, к ней присоединяются другие симптомы остеохондроза.
- 4 стадия. В позвоночном столбе происходят необратимые изменения: появляются костные разрастания, межпозвонковый диск замещается рубцовой тканью и теряет способность амортизировать нагрузку. Симптомы становятся выраженными и оказывают значительное влияние на образ жизни пациента и его самочувствие. Качество жизни снижается.
Диагностика
В поисках причин болей или головокружения пациент может обращаться к врачам различных специальностей: терапевт, кардиолог, гастроэнтеролог, невролог. Для диагностики остеохондроза требуется комплексное обследование, в которое входят:
- рентгенография и компьютерная томография: эффективны лишь на поздних стадиях развития заболевания, когда изменения становятся хорошо заметными;
- магнитно-резонансная томография: благодаря высокой степени визуализации, позволяет видеть даже начальные изменения; в настоящее время является основным методом диагностики;
- дуплексное сканирование артерий головы и шеи: позволяет оценить качество кровотока, выявить сужение сосудов; используется для определения причин головных болей и головокружения.
В обязательном порядке проводится опрос и осмотр пациента, определение зон болезненности и степени подвижности позвоночного столба, оценивается качество рефлексов. Для дифференциальной диагностики с другими заболеваниями со сходной симптоматикой, может назначаться:
- ЭКГ, УЗИ сердца;
- суточное мониторирование ЭКГ и артериального давления;
- рентгенография органов грудной клетки;
- консультации узких специалистов: кардиолога, ЛОРа.
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
- медикаментозное воздействие;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- хирургическое лечение.
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак, нимесулид и т.п.): направлены на снятие болевого синдрома и воспаления; применяются в виде таблеток, инъекций, мазей, пластырей;
- стероидные препараты (гидрокортизон, дексаметазон): также используются для снятия воспаления при неэффективности НПВС;
- миорелаксанты (мидокалм): препараты, устраняющие рефлекторные мышечные спазмы, за счет чего уменьшается боль и улучшается кровообращение;
- витамины группы B в виде инъекционных или таблетированных препаратов (мильгамма, нейромультивит): способствуют улучшению проведения нервных импульсов;
- седативные препараты при выраженном болевом синдроме для улучшения сна и уменьшения эмоциональной составляющей боли;
- противоотечные средства при защемлении нервного корешка;
- хондропротекторы: препараты, способствующие восстановлению хрящевой ткани.
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
- физиотерапия:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- фонофорез и электрофорез;
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
- улучшает кровоснабжение пораженной области, обмен веществ и процессы регенерации;
- усиливает действие препаратов;
- способствует укреплению мышечного каркаса и стабилизации позвоночного столба;
- снижает нагрузку на позвоночные диски;
- устраняет мышечные спазмы и блоки.
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
- хирургическое удаление грыжи диска (микродискэктомия, эндоскопическая или трансфасеточная операция);
- ламинэктомия: удаление остистых отростков или дужки позвонка, за счет чего снижается нагрузка на корешок спинного мозга;
- нуклеопластика: устранение грыжи путем удаления части ядра межпозвонкового диска.
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента.
![Лечение шейного остеохондроза]()
Осложнения
Остеохондроз становится причиной нарушения работы важнейших структур: кровеносных сосудов и нервов. Без лечения заболевание может привести к следующим осложнениям:
- ишемический инсульт;
- потеря чувствительности или двигательной функции руки;
- затруднения глотания;
- нарушение работы щитовидной железы;
- потеря или значительное снижение остроты зрения.
Кроме того, поражение межпозвонковых дисков и суставов приводит к значительному ограничению подвижности шеи.
Профилактика
Если уделить внимание профилактике шейного остеохондроза, даже при уже имеющихся изменениях их прогрессирование существенно замедлится. Врачи рекомендуют:
- вести активный образ жизни, не допускать гиподинамии;
- минимизировать или исключить поднятие тяжести;
- спать на ортопедическом матрасе и подушке;
- регулярно делать разминку при необходимости длительной работы за компьютером.
Идеальный спорт при остеохондрозе – плавание. Вода разгружает позвоночный столб, а активные движения способствуют формированию мышечного каркаса.
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» предлагают своим пациентам комплексные методики лечения шейного остеохондроза, включающие:
- консультации вертебролога;
- современные лекарственные схемы для обезболивания и облегчения состояния;
- медикаментозные блокады для быстрого снятия боли;
- эффективные виды физиотерапии;
- упражнения ЛФК под контролем опытного инструктора, разработка комплекса для домашних занятий;
- консультации врача-реабилитолога;
- лечебный массаж;
- иглорефлексотерапию;
- услуги мануального терапевта при необходимости.
Преимущества клиники
«Энергия здоровья» - это современный медицинский центр, оснащенный в соответствии с современными стандартами. Мы делаем все, чтобы каждый пациент мог пройти полноценную диагностику и комплексное лечение в одной клинике. К Вашим услугам:
- качественное оборудование;
- опытный персонал;
- собственный дневной стационар;
- комфортабельные кабинеты;
- прием по предварительной записи;
- удобная парковка.
Если шея начала периодически Вас беспокоить, не затягивайте с визитом к неврологу. Запишитесь на консультацию в клинику «Энергия здоровья».
Читайте также:


