Можно ли при катаракте работать на компьютере
Обновлено: 07.07.2024
Почему возникает катаракта? Каковы симптомы? Как ставится диагноз? Помогут ли капли? Когда необходима операция? Какой искусственный хрусталик выбрать? На эти и другие вопросы ответы дает наш эксперт.
1. Почему у человека возникает катаракта?
В основе проблемы — старение хрусталика, которое происходит с возрастом. С годами нарушается прозрачность хрусталика, что мешает лучам света пройти в глаз. В результате снижается острота зрения. Такие возрастные изменения происходят у каждого из нас. Первые “звоночки” проблемы врач может обнаружить у пациента уже после 45 лет. Дальше – больше. Практически половине людей после 65 лет ставится диагноз катаракта. В более преклонном возрасте 80 лет врачи находят катаракту почти у каждого пациента. Кроме возрастных изменений в возникновении катаракты виноваты глазные травмы и сахарный диабет. Ускоряют развитие катаракты сопутствующие заболевания глаз — воспаление внутренних оболочек глаза, глаукома. Катаракта чаще возникает у курильщиков.
2. Про катаракту говорят как про фрукт – незрелая, зрелая, перезрелая. Чем отличаются эти формы? Когда безотлагательно нужна операция?
Сначала на первой стадии катаракта не сказывается на остроте зрения человека. Это объясняется тем, что помутнения хрусталика приходятся на его край, то есть не затрагивают оптическую зону. На следующей стадии при незрелой катаракте помутнения достигают центра хрусталика, и человек ощущает, что видит хуже. А при зрелой форме пациент уже не различает число пальцев на руке врача, когда тот проводит тест. Хрусталик становится диффузно мутным. При перезрелой форме происходит распад массы хрусталика. От первых проявлений катаракты до ситуации, когда операция необходима (то есть до момента, когда хрусталик обширно мутнеет) проходит четыре-шесть лет.
3. Как врач обследует глаз на предмет катаракты?
Для этой цели офтальмолог применяет щелевую лампу. С ее помощью доктор определяет, какие изменения произошли в хрусталике.
4. По каким симптомам я могу сама заподозрить катаракту?
У пациентов могут быть разные жалобы: “Я вижу нечетко, как в тумане”, “Цвета изменили оттенки, я плохо вижу в сумерках. Проснувшись ночью, не могу различить даже ближние предметы”, “Мне стал неприятен яркий свет”, “При чтении мне нужно дополнительное освещение”, “Привычные мне очки не помогают. Приходится увеличивать диоптрии”. Бывает, что на один глаз пациент не жалуется вовсе, а другой видит плохо. В любом случае надо идти к окулисту.
5. Помогают ли капли при катаракте? Читала, что есть специальные очки и приборы для лечения катаракты.
Все, что вы перечислили, совершенно бесполезно. Капли лишь замедляют процесс помутнения хрусталика, но незначительно и не у всех. Поможет только операция. Помутневший хрусталик удаляется, и тут же имплантируется искусственный. Если своевременно не провести лечение, человек ослепнет.
6. Чем отличаются интракапсулярный и экстракапсулярный способы операции?
При интракапсулярном способе врач удаляет хрусталик целиком с капсулой, при втором способе — капсула остается, и в нее имплантируется искусственный хрусталик. При традиционном варианте ядро хрусталика удаляется целиком, для чего понадобится большой разрез роговицы 0,6−1 см, затем накладываются швы, которые снимают спустя несколько месяцев. При факоэмульсификации ядро хрусталика дробится ультразвуком непосредственно в глазу с помощью специального наконечника, для доступа ему к катаракте достаточно минимального разреза. Факоэмульсификация самый современный щадящий вариант операции. Она продолжается десять-пятнадцать минут. После дробления измельченные части отсасываются, а на место старого хрусталика встает новая искусственная линза. Ее вводят в сложенном состоянии, а затем она сама распрямляется. Для этой ювелирной работы достаточно крошечного разреза в роговице (не более 2,8 мм). Такой маленький разрез самогерметизируется, то есть швы на ранку не накладывают. Еще одно достоинство – наркоз не понадобится, достаточно нескольких специальных капель и двух уколов в область больного глаза. Чаще всего операция не требует наркоза и выполняется после закапывания специальных капель и одного-двух уколов в области глаза. Еще одно преимущество нового метода – не приходится дожидаться «созревания» катаракты, что было нужно при экстракапсулярной методике операции.
7. Сколько дней я проведу в больнице после операции?
Если операция сопровождается госпитализацией, то вы останетесь в больнице на 1−4 дня. Как правило, пребывание в больнице нужно пациентам старшего возраста. Но в некоторых клиниках операции делаются амбулаторно, и человек в тот же день возвращается домой.
8. Я хочу провести операцию сразу на двух глазах, чтобы одним махом решить все проблемы. Можно так?
Этого делать не надо. Сначала оперируют глаз, который видит хуже, потом проводят восстанавливающее лечение его, и только затем спустя не менее полутора месяцев приступают в операции на втором глазу.
9. Мне поставили сразу два диагноза – катаракта и глаукома. Какую операцию делать первой?
Чаще всего сначала решают проблему с глаукомой, потом берутся за операцию по поводу катаракты. Полтора месяца хватит, чтобы глаз оправился после первой операции и был готов вынести вторую. Иногда обе операции делаются одновременно. Но это решение должен принять ваш врач.
10. Посоветуйте, какой хрусталик выбрать.
Подбор хрусталика делает врач, ориентируясь на потребности пациента, наличие хронических воспалительных и дистрофических заболеваний глаз. В большинстве случаев всем подходит монофокальный искусственный хрусталик. Он позволяет хорошо видеть вдаль и при различной степени освещенности. А читая книги и работая за компьютером, пациент будет надевать очки. Но сейчас более востребованными становятся мультифокальные (псевдоаккомодирующие) искусственные хрусталики. Их конструкция позволяет решить еще одну проблему – дальнозоркости, которая развивается с годами (пресбиопии). Есть специальные торические искусственные хрусталики, которые после операции помогают избавиться не только от катаракты, но и от астигматизма.
Задать вопрос врачу о своём здоровье Вы всегда можете в мобильном приложении Доктис. Первая консультация бесплатно! Скачивайте прямо сейчас!

Мы проводим за экраном компьютера очень много времени. Однако надо помнить, что несоблюдение правил работы за ним может пагубно сказаться на здоровье глаз.
Риску испортить зрение подвергаются не только офисные работники или фрилансеры — программисты, копирайтеры, дизайнеры, журналисты, рекламисты, маркетологи, операторы и многие другие - чья профессия связана с постоянной работой за компьютером. Это также студенты, школьники, а также люди, в жизни которых большое место занимает компьютер — для учёбы, развлечений, компьютерных игр, чтения с экрана, работы с графическими программами, поиска информации, написания научных работ и т.п.
![vingrojumi-acim.jpg]()
Как влияет работа за компьютером на зрение?
При долгой работе за компьютером могут появиться головная боль, боль в спине и шее и неприятные ощущения в глазах. Это свидетельство напряжения, в том числе напряжения глаз, которое вкупе с негативным воздействием на глаза мерцательного излучения монитора может привести к утомлению глаз и ухудшению зрения.
Глаза устают, поскольку экран мерцает, и находясь на постоянном расстоянии от глаз, монитор удерживает фокус на себе в течение длительного времени, не позволяя взгляду переключаться. Поэтому считывание информации с экрана компьютера — тяжёлая работа для глаз. При чтении с бумаги нагрузка на глаза намного меньше.
Когда глаза постоянно находятся в напряжении, в них нарушается кровообращение. Из-за этого глаза испытывают недостаток кислорода. Чтобы его компенсировать, кровеносные сосуды расширяются, глаза «краснеют», и сосуды могут лопаться из-за избыточного напряжения. Если никак не ухаживать за глазами и не заниматься снятием напряжения, можно спровоцировать развитие близорукости или синдрома сухого глаза.
Компьютерный зрительный синдром. Синдром сухого глаза
- боль и усталость глаз,
- сухость в глазах,
- жжение и зуд глаз,
- покраснение глаз и лопнувшие сосуды,
- нечёткость видения,
- двоение в глазах,
- вновь появившаяся потребность в очках,
- чувствительность к яркому свету,
- боль в голове, плечах, шее.
Чтобы избежать утомления глаз и возможных проблем со зрением, необходимо соблюдать следующие правила:
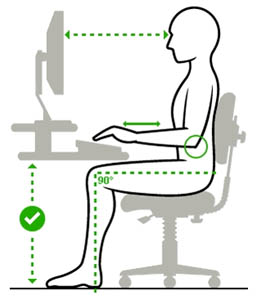
- Комфортное освещение. Рабочее место лучше оборудовать слева или справа от окна, так чтобы дневной свет на монитор падал сбоку. Расположение монитора напротив или перед окном создаёт избыточную нагрузку на глаза и некомфортно. Не должно быть разных по яркости изображений в поле зрения, поэтому окна лучше закрывать шторами или жалюзи. Если поставить стол так, как нужно, не удается, можно приобрести антибликовый экран.
- Искусственное освещение должно быть равномерным и достаточным. Нельзя работать за монитором при свете одних только настольных ламп. Должен использоваться непрямой рассеянный свет, который не дает бликов на экране.
- Экран расположите так, чтобы глаза оказались на одном уровне с его верхним краем. Монитор лучше наклонить, чтобы нижняя часть была ближе к вам, чем верхняя. Это позволит сделать уровень наклона зрительной оси оптимальным.
- Следите за чистотой экрана, протирайте его от пыли и загрязнений специальными салфетками, которые не оставляют разводов.
- Если вы работаете в очках, стекла очков также требуется постоянно очищать мягкой салфеткой. Очки лучше заказать специальные, так называемые «офисные», с защитным покрытием от негативного воздействия мерцательного излучения экрана. Если у вас нормальное зрение, такие очки можно заказать без диоптрий. Обратитесь в оптику для подбора очков.
- Монитор должен находиться на расстоянии 50-60 см от глаз. Если шрифт кажется мелким, сложно читать на таком расстоянии, выбирайте более крупный шрифт. Если вам требуется печатать с листа, располагайте документы как можно ближе к экрану, чтобы не утомлять глаза частыми движениями туда-обратно. Или меняйте положение листа возле монитора: то справа, то слева. Это приведет к переключению взгляда и поможет снимать напряжение глаз в процессе работы.
- Пейте больше воды не забывайте моргать, чтобы увлажнять глаза, предотвратить ощущение сухости и «песка» в них.
- Регулярно в течение рабочего дня делайте гимнастику для глаз каждые 1-2 часа. Упражнения просты и не требуют много времени, позволяют расслаблять и тренировать мышцы глаз.
- Полное расслабление глаз. Нужно закрыть глаза, расслабить все мышцы тела и постараться расслабиться.
- Круговые движения. Перемещайте свой взгляд по кругу: сначала по часовой стрелке, затем против, несколько раз.
- Горизонтальные или вертикальные перемещения взгляда туда-обратно. Проделайте такие движения несколько раз. Чтобы чаще вспоминать о такой гимнастике, наклейте на стену или шкаф перед собой яркую цветную табличку с обозначениями перемещения взгляда.
- Движения взгляда по диагонали. Сначала перемещайте взгляд из правого верхнего положения в левое нижнее и обратно, а затем из левого верхнего в правое нижнее и обратно, несколько раз.
- «Косые» глаза. «Косите» — несколько раз сводите глаза к переносице и разводите обратно
- Взгляд на далекий и близкий предмет. Смотрите попеременно на дальний и близкий предмет, например, на птицу вдали и близкую к окну ветку дерева.
- Частое моргание. Во время работы за компьютером люди моргают в несколько раз реже, чем обычно. Чтобы не появлялась сухость в глазах, поморгайте быстро-быстро, сколько сможете. Несколько раз крепко зажмурьтесь.
- После этой гимнастики можно умыться холодной водой или просто побрызгать ей на глаза, ненадолго приложите к глазам холодную салфетку. Это стимулирует приток крови к глазам, улучшит их кровоснабжение.
В Клинике микрохирургии «Глаз» (г. Екатеринбург) проводится полное обследование и диагностика зрения. Обследование проводится без очередей и долгих ожиданий, на самом современном оборудовании, высококвалифицированными офтальмологами. В случае, если вам поставлен диагноз того или иного заболевания зрения, офтальмолог назначит всё необходимое лечение, операции (по показаниям), а также регулярный контроль.

Бытует распространенное мнение, что при катаракте запрещено работать с компьютером . Однако работа многих людей связана с ПК, поэтому им требуется выяснить ограничения и возможности.
Компьютер действительно вызывает большую нагрузку на глаза. Если использовать его постоянно, формируются следующие реакции:
- продолжительное расположение хрусталика в одной форме с отсутствием изменения кривизны;
- повышенная нагрузка на сетчатую оболочку глаза;
- напряжение глазодвигательных мышц.
Если проводить много времени за компьютером, начинает развиваться миопия. Световой луч, проходящий через хрусталик, проецируется не на сетчатке, а перед ней. Поэтому человек плохо видит вдалеке, но хорошо вблизи. Состояние усугубляется, если развивается катаракта. Внутри глазной линзы накапливаются белковые продукты, поэтому жидкость становится мутной. Миопия увеличивается все больше, больной не видит вблизи и вдалеке, постепенно развивается слепота.
Катаракту не устранить простыми упражнениями, лекарственными средствами. Требуется проведение операции. Но это не значит, что нужно полностью прекратить использовать компьютер, особенно если он нужен для работы. Чтобы снизить нагрузку, пользуются следующими приемами:
-
для расслабления мышц и предотвращения прогрессирования катаракты;
- перерывы в работе за компьютером, устремление глаз в дальнюю точку; ;
- регенеративные, поливитаминные глазные капли.
Применение компьютера не ускорит развитие катаракты. Но общее состояние глазных яблок продолжит ухудшаться. Пациент должен помнить, что полное восстановление хрусталика может произойти только после замены катаракты интраокулярной линзой. Зрение восстановится, но его нужно будет беречь, уменьшая использование компьютера.
Катарактой называется любое помутнение хрусталика. У каждого пациента процесс «созревания» заболевания проходит по-своему. Часто многие просто не замечают первых признаков опасности. А между тем при своевременном обращении к врачу изменить ситуацию можно быстро и практически навсегда. На какие симптомы обращать внимание и каким методикам решения проблемы отдать предпочтение? Своим мнением делится офтальмохирург Сергей Поляченков.

офтальмохирург высшей категории, главный врач специализированного центра восстановления зрения «ОПТИМЕД»
Может показаться, что просто «село» зрение. На самом деле запустился процесс развития серьезной болезни
— Всегда ли катаракта — это страшный диагноз?
— Разделяют клинически значимое помутнение хрусталика, которое мешает человеку видеть, и незначительное помутнение, которое серьезно не влияет на качество жизни.
Если происходящие изменения доставляют серьезный дискомфорт и проблема явно прогрессирует, значит, необходима операция. Бывают случаи, когда человеку ничего не мешает, тогда можно обойтись без хирургического вмешательства, но наблюдение у врача обязательно.

— Каковы симптомы, которые должны насторожить?
— Все банально. Человек просто начинает чувствовать ухудшение зрения. Первыми сигналами могут стать:
- затуманивание, замыливание картинки;
- проблемы со зрением при ярком освещении;
- затруднения при чтении;
- резкое изменение дальнозоркости (когда люди лучше видят объекты вдали, чем вблизи) на близорукость (обратный процесс) и наоборот.
Это самые распространенные симптомы, которые могут оказаться признаками и других серьезных заболеваний глаз, поэтому в любом случае пренебрегать консультацией офтальмолога нельзя.
Катаракта бывает врожденной
— В каком возрасте может развиться заболевание?
— Вообще катаракта — болезнь пожилых людей. Чем человек старше, тем выше вероятность появления такой проблемы. Это связано с возрастными изменениями организма и хрусталика в частности. Однако от раннего появления катаракты никто не застрахован. Более того, встречается врожденная катаракта. В подобных случаях операция необходима уже в первые дни жизни, иначе развитие зрительного аппарата затрудняется или может вообще так и не произойти.

В моей практике было несколько десятков детских операций. Это очень кропотливая работа. Стоит понимать, что даже самые профессиональные специалисты в подобных случаях не смогут создать условий для развития у младенцев идеального зрения в дальнейшем, но вовремя произведенные действия дают малышам возможность видеть, а это уже дорогого стоит.
Катаракта также может стать следствием травмы глаза или черепно-мозговой травмы…
— А если соринка в глаз попала?
— В сложных случаях она может вызвать проблемы с роговицей, но, поверьте, попавшая соринка будет находиться просто на космическом расстоянии от хрусталика, она ведь не проникает внутрь глаза. Другое дело — резкий удар веткой, который может привести к контузионному повреждению хрусталика и его помутнению.
Чаще всего операция — это единственный выход
— Как быстро развивается заболевание?
— Я знаю случаи, когда человек после тяжелого стресса ослеп из-за этого заболевания в течение суток. Но, как правило, катаракта «зреет» медленно. Процесс идет незаметно: от нескольких месяцев до нескольких лет.

Были пациенты, которым я делал операцию на один глаз, а на лечение катаракты второго глаза они пришли лишь спустя 10 лет. Бывает и так, что один глаз видит на 100%, а у второго болезнь прогрессирует с большими темпами. Каждая ситуация индивидуальна, но, к сожалению, на данный момент, кроме операций, другого лечения катаракты пока еще не разработано. Процесс можно немного приостановить с помощью специальных препаратов, но не более того.
— Как проводится диагностика?
— В ней нет ничего сложного. Любой офтальмолог с помощью специального аппарата сразу заметит зарождающееся помутнение хрусталика.

— Какие сегодня существуют виды операций для решения данной проблемы?
— Основной метод, распространенный во всем мире, — это факоэмульсификация. Цель этой операции — через минимально возможный разрез удалить мутный хрусталик и через это же отверстие поставить искусственный. Данная технология имеет различные манипуляции, постоянно развивается и улучшается. И все же сегодня самый продвинутый метод, по моему мнению, — это лазерное удаление катаракты. Его преимущество в большей точности расчетов и безопасности. В первом случае ставка делается на профессионализм врача, который с помощью микроинструментов делает точное круглое отверстие и все модификации. А во втором основные плюсы в том, что на предварительных этапах все действия проводятся лазером, то есть бесконтактно и высчитываются аппаратом крайне точно, то есть человеческий фактор исключен.
Лазеру все равно, какой катаракта плотности и сложности, в любой ситуации он без проблем раздробит ядро, не нанося вреда глазу, останется только откачать ненужную массу и затем поместить новый хрусталик. Лазерное действие длится меньше минуты.
— Кроме того, при слабости связок хрусталика (псевдоэксфолиативный синдром), который у славян встречается до 30% (практически у каждого третьего) любые грубые манипуляции внутри глаза могут привести к растяжению или даже повреждению связок. Соответственно, искусственный хрусталик помещается в ослабленную структуру, которая со временем может сместиться. В таких случаях лазер выручает особенно: при бесконтактной работе связки вообще не затрагиваются. Да и восстановление после операции проходит намного быстрее.Единственный недостаток данной технологии — в более высокой цене. А все потому, что само оборудование дорогое и требуется постоянная закупка одноразового стерильного интерфейса.

— Испытывает ли человек боль во время операции?
— Операция проводится под местным обезболиванием. Это специальные капли плюс в некоторых случаях укол, которого пациент практически не чувствует.
Искусственный хрусталик уже не помутнеет
— Существуют ли противопоказания к лазерной операции?
- снижение прозрачности сред, которые находятся перед хрусталиком (помутнение роговицы, рубец на роговице, изменение формы роговицы, кровоизлияния в глазу);
- воспалительные процессы в глазу;
- очень узкий зрачок (относительное противопоказание).
— Может ли болезнь вернуться спустя время после операции?
— Искусственный хрусталик уже не помутнеет. Но мы ставим его в капсулу собственного хрусталика. Эта капсула может претерпевать изменения (фиброз). В таких случаях возможны дополнительные манипуляции уже другим специальным лазером и зрение полностью восстанавливается. Иногда для профилактики врач может сразу произвести необходимые действия, дабы предотвратить нежелательные изменения. Но тут нужно рассматривать конкретную ситуацию.

Я хотел бы еще раз подчеркнуть важность регулярного обследования и своевременного хирургического вмешательства. Не стоит бояться современных технологий, которые сегодня достигли действительно высочайшего уровня. Зрение — это очень важная составляющая нашей жизни. Операции проходят быстро и переносятся пациентами легко. Нет абсолютно ничего страшного! Вы сможете и дальше наслаждаться всеми красками мира, больше не возвращаясь к неприятной проблеме.

Это одно из самых распространенных офтальмологических заболеваний. В подавляющем большинстве случаев катаракта развивается у людей пожилого возраста, однако не исключена возможность возникновения данной патологии у молодых пациентов.
Катаракта – помутнение хрусталика, приводящее к уменьшению прохождения лучей света в глаз и снижению остроты зрения. По сути, хрусталик – прозрачная линза, основная задача которой проводить свет, а также преломлять его таким образом, чтобы изображение на сетчатке было четким. Однако с возрастом, под воздействием естественных механизмов старения, он становится все менее эластичным и начинает мутнеть. Изменение прозрачности хрусталика препятствует проникновению лучей света внутрь глаза и зрение человека ухудшается. Интенсивность этих процессов различная – от нескольких месяцев до десятков лет.
Почему возникает катаракта?
- Причины возникновения катаракты различны: это может быть нарушение питания тканей глаза, связанное с возрастом, лучевое воздействие, диабет, травма, некоторые заболевания глаз (например, глаукома, близорукость высокой степени), воспалительные аутоиммунные заболевания или наследственные особенности организма. Также большое влияние на развитие катаракты оказывает стресс.
Какие основные симптомы катаракты?
- Снижение зрения при чтении, постепенное увеличение дальнозоркости часто являются первыми признаками развития катаракты. В дальнейшем краски постепенно теряют контрастность, появляется туман. Постепенно эти явления усиливаются, вплоть до снижения зрения до уровня светоощущения. То есть человек практически слепнет.
Катаракта поражает сразу оба глаза или один из них?
- Обычно катаракта развивается индивидуально на каждом глазу. При классическом варианте развития заболевания в результате процессов старения катаракта может развиваться симметрично на обоих глазах, при этом на одном из них она, как правило, более выражена.
Есть ли возможность обойтись без оперативного вмешательства при о катаракте?
На сегодняшний день единственной возможностью устранения патологии является микрохирургическая операция, заключающаяся в удалении помутневшего хрусталика глаза с заменой его на искусственный хрусталик, или, говоря «медицинским языком», интраокулярную линзу. По своим оптическим свойствам интраокулярная линза сходна с естественным хрусталиком. Она очень надежна и может простоять в глазу всю жизнь.
Изменения в хрусталике носят необратимый характер, и никакие капли, специальные очки, диета или упражнения не могут «заставить» его вновь стать прозрачным. Существует распространенное мнение о том, что витаминные капли способствуют торможению процесса дальнейшего развития катаракты. Однако это утверждение не подкрепляется ни одним серьезным исследованием. Так что с уверенностью сказать, что это действительно так, нельзя.
Катаракта не должна созреть?
Это известная точка зрения, но она является несколько устаревшей. Ее возникновение связано с тем, что раньше хрусталик удаляли целиком. Для этого требовалось сделать больший разрез, и число послеоперационных осложнений было гораздо выше, чем сейчас. То есть пациенту нечего было терять – глаз уже не видел, что относительно снижало риск операции.
Современная хирургия катаракты выполняется методом ультразвуковой факоэмульсификации с применением фемтосекундного лазера. Данная технология позволяет удалять помутневший хрусталик через микроскопический операционный доступ, что существенно снижает риск осложнений. Поэтому операцию можно проводить на любом этапе развития катаракты, даже при сохраняющемся относительно высоком зрении. Более того, иногда удаление хрусталика бывает необходимым в случае, если он становится слишком толстым для глаза, перекрывает пути оттока, что может способствовать развитию глаукомы, периодическому повышению внутриглазного давления с повреждением зрительного нерва и по ряду других показаний.
Сегодня на рынке представлены разные модели искусственных хрусталиков. Какой из них лучше выбрать - европейского или американского производства? Чем они вообще отличаются друг от друга?
Существует много моделей интраокулярных линз. Некоторые современные модели искусственных хрусталиков позволяют корректировать и сопутствующие патологии, к примеру, роговичный астигматизм. В 90% случаев в клинической практике используются стандартные искусственные хрусталики, произведенные в разных странах мира: США, Германии. Швейцарии, Бельгии, России и др. Необходимо помнить, что ни один искусственный хрусталик не выходит на рынок без проведения тщательных исследований: должно быть сделано определенное число операций, пройдена процедура сертификации, включающей аттестацию материала, модели и т.д. Это необходимо, чтобы удостоверится, что данный продукт обладает всеми необходимыми характеристиками, стандартизирован и безопасен в применении. Иными словами, если он попал на рынок, то это уже является гарантией его качества.
Но какой именно тип линзы более подходит для глаза – решает хирург. Оптическая сила искусственного хрусталика подбирается индивидуально для каждого больного и зависит от анатомических и оптических особенностей глаза.В очень редких случаях, при тяжелой сопутствующей патологии глаза врач может даже принять решение о нецелесообразности имплантации интраокулярной линзы.
Кто оплачивает покупку искусственного хрусталика?
Этот вопрос в каждом конкретном медицинском учреждении решается по-разному. Существуют государственные программы – федеральные и региональные квоты, под которые попадают некоторые заболевания. В основном это серьезные сочетанные патологии, такие как отслойка сетчатки, тяжелые травмы глаза и т.д., в числе которых может быть и катаракта.
Покупку искусственного хрусталика также может оплатить медицинская страховая компания в рамках договоров, заключенных с медицинскими учреждениями. Существуют разные варианты оплаты медицинской услуги – полная или частичная, в рамках ОМС или ДМС и т.д. Таким образом, существуют разные формы финансирования и поддержки со стороны различных организаций. И когда пациент приходит в медицинское учреждение, ему обязательно разъяснят порядок оказания той или иной медицинской услуги в соответствии с существующими стандартами.
Сколько операций по удалению катаракты в год проводится в вашем центре?
- Около 20 тыс. операций, и это только в Москве, не считая 10-ти филиалов, открытых в разных городах России.
Есть ли противопоказания к проведению операции по удалению катаракты?
- Единственным противопоказанием к операции, учитывая универсальность сегодняшних технологий и мастерство хирургов, является нежелание пациента.
Какова длительность операции?
- При неосложненной катаракте - в среднем 10 минут. Однако стоит заметить, что существует очень много факторов, которые могут затруднять техническое выполнение операции и, в сложных случаях, операция может занимать до 2,5 часов.
Как проходит операция?
В период подготовки к операции примерно за две недели пациент должен сдать анализ крови (общий, свертываемость, сахар) и мочи (общий, сахар), сделать электрокардиограмму и рентгенографию грудной клетки, пройти осмотр у стоматолога, оториноларинголога и терапевта. Пациентам, наблюдающимся по поводу сахарного диабета, дополнительно необходима консультация эндокринолога.
Операцию проводят, как правило, на следующий день после поступления больного в стационар. Утром в день операции в глаз закапывают капли, расширяющие зрачок. Пациенту также могут дать легкое успокоительное, чтобы помочь расслабиться и не волноваться.
Удаление катаракты проводят под операционным микроскопом. Операция выполняется под местной анестезией. Пациент не засыпает, он находится в сознании, слышит, что ему говорит врач. Более того, иногда в ходе операции врач просит пациента посмотреть в ту или иную сторону, вверх или вниз.
Бывает ли отторжение хрусталика или аллергия на материал, из которого он сделан?
- Такие случаи описаны в литературе, но они очень редко встречаются и их процент ничтожно мал.
Какой восстановительный период после операции?
- При успешном исходе операции пациент сможет видеть уже в течение 2–3 часов после ее проведения. Если говорить об ограничительном периоде, то наиболее важными являются первые две недели после операции. Полное восстановление глаза отмечается через 4–6 недель после операции.
Пациенту после операции необходима какая-то профилактика?
Читайте также:


